پدرام طلائی
دکتری: مهندسی پزشکی بیومتریال ـ تهران ـ 1398
کارشناسی ارشد: حشره شناسی پزشکی و مبارزه با ناقلین ـ دانشگاه علوم پزشکی تهران ـ 1394
کارشناسی: علوم آزمایشگاهی ـ دانشگاه علوم پزشکی اراک ـ 1389
به دنیا آوردن نوزاد سالم آروزی همه ی مادران است. تا حدود دو دهه پیش تر امکان تشخیص ناهنجاری های جنینی در دوران بارداری به راحتی محیّا نبود و جز در موارد خاص و آن هم در مراکزی به خصوص، امکان ارزیابی وضعیت سلامت جنین وجود نداشت. خوشبختانه به برکت پیشرفت روش های تشخیص پزشکی، آزمایشگاهی و تصویربرداری این امکان در بسیاری از مراکز پزشکی فراهم آمده است؛ به نحوی که با دقت و حساسیت بسیار بالایی میتوان در دوران جنینی بسیارزی از ناهنجاری های کروموزومی را تشخیص داد. این بررسی ها در اصطلاح آزمایش غربالگری نامیده میشود. آزمایش های غربالگری برای تشخیص زودرس برخی ناهنجاری های کروموزومی مورد استفاده قرار میگیرند که از جمله مهم ترین و شایع ترین آن ها میتوان به سندرم داون که در گذشته مونگولیسم نامیده می شد، اشاره نمود. در این نوشتار با اهمیت غربالگری سندرم داون و انجام تست های غربالگری و ترکیبی آشنا خواهند شد.
تست های غربالگری چیست؟
این تسهتای تشخیصی فقط احتمال وجود یک بیماری یا بیماریها را مطرح می کنند و دلیل حتمی بر داشتن بیماری نیستند. تفسیر این تستها بعهده پزشک است و نباید استرس بی مورد به خانم باردار وارد کرد. در اوایل دهه ۱۹۸۰ دانشمندان پی بردند با اندازه گیری میزان هورمونی بنام پروتئین جنینی آلفا (Alpha Feto Protein, AFP) در خون مادر، می توانند وجود یک عده بیماریها را در جنین حدس بزنند که اسم آن ریسک NTD است. بعدها برای افزایش دقت، اندازه گیری هورمون گونادوتروپین جفتی انسانی (Human Chorionic Gonadotropin, HCG) به AFP اضافه شد و چون دو عدد هورمون اندازه گیری می شد به آن دابل مارکر (Double Marker) گفته شد. سپس پس از گذشت مدتی دانشمندان متوجه شدند که اگر میزان هورمون سومی بنام استریول غیر مزدوج (Unconjugated Estriol, uE3) همزمان با دو هورمون قبلی اندازه گیری شود بیماریهای بیشتر با دقت بیشتری حدس زده می شوند و اسم آنرا تریپل مارکر (Triple Marker) گذاشتند. در سالهای اخیر با پیشرفت علم، اندازه گیری هورمون چهارمی بنام اینهیبین آ (Inhibin A) نیز به سه هورمون قبلی اضافه شد که مجموعا چهار هورمون را تشکیل می دادند و این تست را اصطلاحا کواد مارکر (Quad Marker) نامیدند.
هریک از تسهتای ریسک NTD، دو گانه، سه گانه و چهارگانه در موعد زمانی خاص اندازه گیری شود، حساسیت اختصاصی و طرز تفسیر اختصاصی دارند.
این تست ها باید توسط پزشک زنان تجویز شود و سپس به آزمایشگاه مراجعه فرمایید.
ریسک NTD
همانطور که گفته شد اندازه گیری میزان هورمونی بنام پروتئین جنینی آلفا (Alpha Feto Protein, AFP) در خون مادر، می توانند وجود یک عده بیماریها را در جنین تخمین زده شود که اسم آن ریسک NTD است.
روش انجام آزمایش ریسک NTD
این تست در هفته 15 تا 18 توسط پزشک زنان برای مادر باردار درخواست میشود. در انجام این آزمایش، مادر میبایست به همراه سونوگرافی به آزمایشگاه مراجعه نماید و فرم مخصوص به این آزمایش را پر نمایید و سپس مقداری خون از مادر گرفته میشود.
پس اندازه گیری مقدار AFP خون، عدد آزمایش به همراه موارد ذکر شده در سونوگرافی و فرم شرح حال بیمار وارد نرم افزار شده و در نهایت به صورت یک نتیجه و نمودار چاپ میشود.
تفسیر آزمایش NTD
نتیجه ی آزمایش به صورت قطعی به ما جواد مثبت یا منفی نمی دهند بلکه بر اساس نتایج به دست آمده میتوان حاملگی را به حاملگی های پر خطر و کم خطر از نظر ریسک تولد نوزاد مبتلا به ناهنجاری های جنینی دسته بندی کرد. در ادامه مطب به شرح کامل بارداری های پر خطر و کم خطر و راه حل آن پرداخته شده.
آزمایش دبل مارکر (Double Marker)
آزمایش شامل اندازه گیری:
هورمون HCG Free β
ماده PAPP-A
روش انجام تست دبل مارکر (Double Marker)
این تست توسط پزشک زنان برای مادر باردار درخواست میشود. این تست را میتوان در هفته های 10 تا 13 بارداری انجام داد ولی بهترین زمان انجام آن هفته 11 بارداری است. در انجام این آزمایش، مادر میبایست به همراه آخرین سونوگرافی به آزمایشگاه مراجعه نماید و فرم مخصوص به این آزمایش را پر نمایید و سپس مقداری خون از مادر گرفته میشود.
پس از انجام آزمایش، عددهای آزمایش به همراه موارد ذکر شده در سونوگرافی و فرم شرح حال بیمار وارد نرم افزار شده و در نهایت به صورت یک نتیجه و نمودار چاپ میشود.
تفسیر آزمایش دبل مارکر (Double Marker)
نتیجه ی آزمایش به صورت قطعی به ما جواد مثبت یا منفی نمی دهند بلکه بر اساس نتایج به دست آمده میتوان حاملگی را به حاملگی های پر خطر و کم خطر از نظر ریسک تولد نوزاد مبتلا به ناهنجاری های جنینی دسته بندی کرد. در ادامه مطب به شرح کامل بارداری های پر خطر و کم خطر و راه حل آن پرداخته شده.
آزمایش تریپل مارکر (Triple Marker)
آزمایش شامل اندازه گیری:
Alpha Feto Protein, AFP
هورمون HCG Free β
استریول غیر مزدوج (Unconjugated Estriol, uE3)
روش انجام تست تریپل مارکر (Triple Marker)
این تست توسط پزشک زنان برای مادر باردار درخواست میشوn. در انجام این آزمایش، مادر میبایست به همراه آخرین سونوگرافی به آزمایشگاه مراجعه نماید و فرم مخصوص به این آزمایش را پر نمایید و سپس مقداری خون از مادر گرفته میشود.
پس از انجام آزمایش، عددهای آزمایش به همراه موارد ذکر شده در سونوگرافی و فرم شرح حال بیمار وارد نرم افزار شده و در نهایت به صورت یک نتیجه و نمودار چاپ میشود.
تفسیر آزمایش تریپل مارکر (Triple Marker)
نتیجه ی آزمایش به صورت قطعی به ما جواد مثبت یا منفی نمی دهند بلکه بر اساس نتایج به دست آمده میتوان حاملگی را به حاملگی های پر خطر و کم خطر از نظر ریسک تولد نوزاد مبتلا به ناهنجاری های جنینی دسته بندی کرد. در ادامه مطب به شرح کامل بارداری های پر خطر و کم خطر و راه حل آن پرداخته شده.
آزمایش های چهارگانه (کوآدراپل یا کواد مارکر Quad Marker)
آزمایش های چهارگانه شامل اندازه گیری چهار ماده ی مختلف در نمونه ی خون مادر است. این مواد عبارتند از: هورمون کامل بتا-HCG، اینهیبین A، هورمون استریول غیر کونژوگه و ماده ی آلفافیتوپروتئین، آزمایش های چهارگانه (کوآدراپل) را میتوان بین هفته 15 تا 22 بارداری انجام داد ولی بهترین و دقیق ترین زمان انجام آن بین هفته های 16 تا 18 حاملگی است.
در خون مادر به همراه انجام سونوگرافی است. انجام این نوع سونوگرافی، نیاز به تجربه ی خاصی نیاز دارد زیرا در این سونوگرافی اندازه گیری ضخامت چین پشت گردنی جنین که به اختصار NT نامیده میشود مورد نظر است.
پس از انجام آزمایش، عددهای آزمایش به همراه موارد ذکر شده در سونوگرافی و فرم شرح حال بیمار وارد نرم افزار شده و در نهایت به صورت یک نتیجه و نمودار چاپ میشود.
تفسیر آزمایش چهارگانه (کوآدراپل یا کواد مارکر)
نتیجه ی آزمایش به صورت قطعی به ما جواد مثبت یا منفی نمی دهند بلکه بر اساس نتایج به دست آمده میتوان حاملگی را به حاملگی های پر خطر و کم خطر از نظر ریسک تولد نوزاد مبتلا به ناهنجاری های جنینی دسته بندی کرد.
کاربرد آزمایش های غربالگری
این بررسی ها دو کاربرد مهم دارند:
1 تشخیص زودرس سندرم داون
2 تشخیص زودرس نقایص لوله عصبی
سندرم داون
بدن انسان از میلیون ها سلول تشکیل شده است. همه ی این سلول ها دارای هسته ای هستند که نقش مرکز فرماندهی را بر عهده دارد. هسته ی هر سلول انسانی دارای 46 رشته (23 جفت رشته دو به دو مشابه) میباشد که آن کروموزوم میگویند.
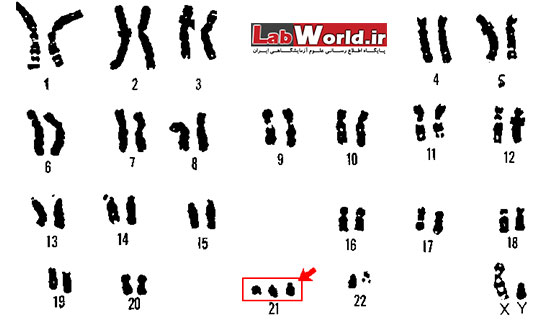
هرگاه تعداد این کروموزوم ها به هم بخورد یا بخشی از آن ها دستخوش تخریب یا تعییر شود، ناهنجاری هایی در جنین بروز خواهد کرد. در سندرم داون یک کروموزوم شماره 21 اضافه نسبت به حالت طبیعی وجود دارد، یعنی در هسته ی سلول سه عدد کروموزوم 21 وجود دارد. ارث در بروز این ناهنجاری ژنتیکی نقشی ندارد و معمولا مبتلایان در خانواده هایی به دنیا میآیند که سابقه ی خاصی از این بیماری در آن ها دیده نمی شود. آمارها نشان میدهد که از هر 500 تولد زنده یکی با سندرم داون به دنیا میآید.
زندگی مبتلایان به این ناهنجاری ژنتیکی خیلی کوتاه نیست و نیمی از مبتلایان به سندرم داون حتی تا سن 60 سالگی نیز عمر میکنند.
مبتلایان به سندرم داون علائم مختلفی دارند. مهم ترین علامت در این بچه ها، ناتوانی ذهنی است که در کنار مشکلات قلبی، اختلالات بینایی و شنوایی، رشد، وضعیت ظاهری و اندام ها به چشم می خورد. برای تشخیص زود رس این سندرم بهتر است که از تست های غربالگری استفاده کنیم.

سن مادر و خطر بروز سندرم داون
احتمال تولد نوزاد مبتلا به سندرم داون در هیچ بارداری صفر نیست، اما خطر وقوع این نوع تولد با بالارفتن سن مادر افزایش مییابد و به همین خاطر است که از سن مادر به عنوان یکی از عوامل مهم در محاسبه ی خطر ابتلا به سندرم داون استفاده میشود. بنابراین اگر نتایج آزمایش های چهارگانه دو مادر که یکی جوان تر است یکسان باشد، خطر تولد نوزاد مبتلا به سندرم داون در مادری که سن بیشتری دارد بالاتر خواهد بود.
خطر به دنیا آوردن کودک مبتلا به تری زومی 21 (سندرم داون) در زنان بالای 35 سال بیشترین مقدار را به خود اختصاص میدهد. باید توجه داشت که اگرچه خطر به دنیا آوردن نوزاد مبتلا به سندرم داون در مادران جوان کمتر است اما چون بیشتر تولد ها مربوط به زنان جوان است، نیمی از نوزادان دچار سندرم داون فرزند مادران جوانتر هستند. بنابراین تمام زنان باردار باید در سه ماهه ی دوم حاملگی با آزمایش خون مادر که به آن آزمایش چهارگانه (کوآدراپل) میگویند تحت بررسی و غربالگری قرار گیرند. با انجام تست کوآدراپل میتوان 80% جنین های مبتلا به سندرم داون را تشخیص داد. به علاوه همراه نمودن سونوگرافی (جهت تعیین ضخامت چین گردنی و تیغه ی بینی جنین ) با آزمایش میتوان دقت تشخیص سندرم داون را تا 95% افزایش داد.
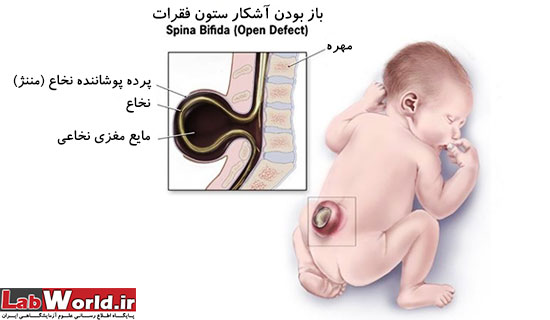
نقایص لوله عصبی
منظور از نقص لوله عصبی، ناهنجاری های تکاملی در مغر و همچنین نخاع و ستون مهره هاست. وقتی که نقایص لوله عصبی به صورت ناهنجاری در تشکیل مغز و جمجمه بروز میکند به آن آنانسفالی (Anencephaly) می گوییم. نوزادان دچار این ناهنجاری یا در دوره ی جنینی و یا طی مدت کوتاهی پس از تولد می میرند. ناهنجاری در تشکیل لوله عصبی نخاعی که گاهی با شکاف ستون مهره ها همراه است، موجب اشکال در عملکرد سیستم عصبی در بخش های پایینی بدن میشود. مبتلایان به این اختلالات ممکن است از ضعف بدن و فلج اندام های تحتانی، بی اختیاری ادرار و یا مدفوع رنج ببرند.
با انجام آزمایش های غربالگری زیادی از این موارد را میتوان پیش از زمان زایمان تشخیص داد.
دقت تشخیص تست های غربالگری
همان گونه که پیش تر گفتیم این تست ها در گروه آزمایش های غربالگری قرار دارند و مانند همه ی آزمون های غربالگری دیگر امکان تشخیص صد در صد ناهنجاری ها را ندارند.
درصد تشخیص این تست ها
تقریباً در تمام موارد ابتلا به آنانسفالی (Anencephaly) را تشخیص میدهند.
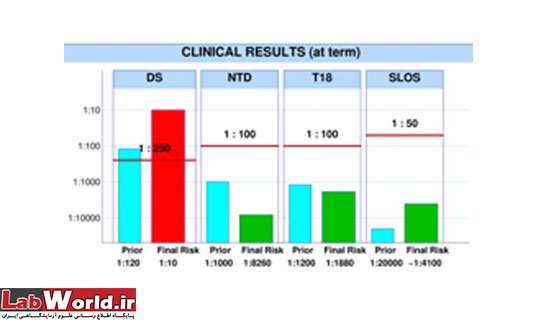
8-9 مورد از 10 مورد جنین مبتلا به سندرم داون را مشخص میکنند.
8 مورد از 10 مورد جنین مبتلا به اختلال لوله عصبی را مشخص مینمایند.
معنای این جمله این است که:
تست های غربالگری کوآدراپل و ترکیبی قادر به تشخیص 100% ناهنجاری های جنینی در دوران بارداری نیستند.
تفسیر تست های غربالگری
نتیجه ی آزمایش های غربالگری به صورت قطعی به ما جواد مثبت یا منفی نمی دهند بلکه بر اساس نتایج به دست آمده میتوان حاملگی را به حاملگی های پر خطر و کم خطر از نظر ریسک تولد نوزاد مبتلا به ناهنجاری های جنینی دسته بندی کرد.
1 گروه پر خطر
وقتی نتیجه ی آزمایش های غربالگری از نظر سندرم داون مثبت تلقی میشود که خطر تولد در نوزاد مبتلا به سندرم داون بیشتر از 1 مورد در 250 تولد باشد. در این صورت است که جنین در خطر بالای ابتلا به سندرم داون قرار دارد. وقتی مادر بارداری در بررسی های انجام شده در این گروه قرار گیرد باید تحت بررسی های بیشتر و پیشرفته تر قرار گیرد. از جمله ی این روش ها میتوان به نمونه برداری از پرزهای جفتی (CVS) یا کشیدن مایع از کیسه ی جنینی (آمنیوسنتز) اشاره نمود.
 قابل توجه مادران ارجمند: توجه داشته باشید که هنگامی که نتیجه ی تست های غربالگری از نظر ناهنجاری های جنینی مثبت است معنای آن تنها این است که احتمال تولد نوزاد مبتلا به سندوم داون بیشتر است و این مسئله به معنای ابتلای قطعی به این ناهنجاری ها نیست.
قابل توجه مادران ارجمند: توجه داشته باشید که هنگامی که نتیجه ی تست های غربالگری از نظر ناهنجاری های جنینی مثبت است معنای آن تنها این است که احتمال تولد نوزاد مبتلا به سندوم داون بیشتر است و این مسئله به معنای ابتلای قطعی به این ناهنجاری ها نیست.
2 گروه کم خطر
اگر خطر ابتلا به سندرم داون بر اساس تست های چهارگانه (کوآدراپل) کمتر از 1 به 250 بوده و سطح آلفافیتوپروتئین (AFP) نیز کمتر از 2.5 برابر سطح طبیعی باشد، نتیجه ی غربالگری منفی گزارش میشود و در این صورت نیازی به انجام بررسی های تشخیصی پیشرفته تر و بیشتر نیست.
نقش تست های غربالگری در تشخیص ناهنجاری های دیگر
این تست ها علاوه بر سندرم داون و اختلالات لوله عصبی امکان تشخیص مواردی از قبیل سندرم ادوارد (که در آن 3 نسخه از کروموزوم 18 وجود دارد) را نیز دارند.
سندرم ادوارد (تری زومی 18) نادر تر از سندرم داون است و معمولا ناهنجاری کشنده ای به حساب می آید. تست کوآدراپل میتواند 60 درصد از موارد جنین های مبتلا به سندرم ادوارد را نیز مشخص کند.
آزمایش های تشخیص ناهنجاری های جنینی
تست های چهارگانه (کوآدراپل) و ترکیبی در گروه آزمایش های غربالگری جای میگیرند اما تست های تشخیصی آزمایش هایی هستند که به صورت قطعی میتوانند وجود یا عدم وجود سندرم داون یا نقایص لوله های عصبی را مشخص نمایند. این تست ها به دلایل متعدد هنگامی انجام میشوند که نتیجه ی تست های غربالگری مثبت بوده و بیمار در گروه بیماران پر خطر جای گیرد. از جمله ی این تست های تشخیصی میتوان به نمونه برداری از پرزهای جنینی (CVS) و یا کشیدن و بررسی مایع کیسه جنین (آمنیوسنتز) اشاره نمود. در ادامه به اختصار به این دو مورد می پردازیم.
نمونه برداری از پرز های جنینی (CVS)
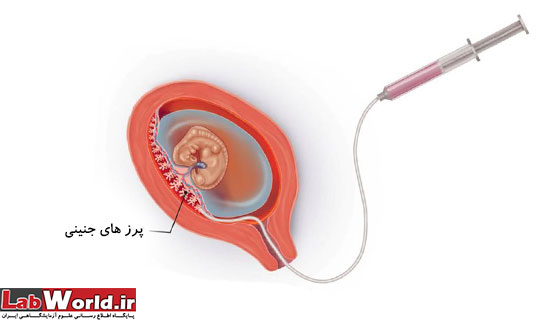
CVS که در اوایل بارداری و حوالی هفته ی یازدهم انجام گرفته و انجام آن نیز چند دقیقه بیشتر به صول نمی انجامد، به معنای نمونه گیری از بافت جفت است که از طریق وارد نمودن سوزن به دیواره ی شکمی و با بی حسی موضعی انجام میشود؛ این سوزن از طریق سونوگرافی هدایت میگردد. پس از نمونه گیری از طریق CVS، از تکنیک واکنش زنجیره ای پلیمراز فلوئورسانس (QF-PCR) جهت تشخیص سندرم داون استفاده میشود تا بدین وسیله تشخیص سریع تر صورت پذیرفته و نتیجه در طی 48 ساعت پس از انجام (CVS) ارائه گردد. این تکنیک همچنین قادر به تعیین تری زومی های 18 و 13 و ناهنجاری های کروموزوم های جنسی (کروموزوم ایکس X و وای Y) است.
در یک مورد از صد مورد انکان دارد که تشخیص قطعی به وسیله CVS حاصل نشود که در این صورت باید مبادرت به انجام آمنیوسنتز نمود.
آمنیوسنتز
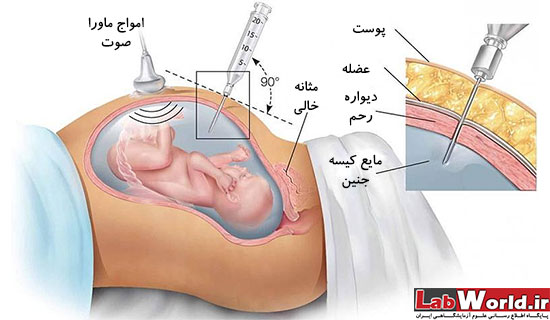
آمنیوسنتز در حوالی هفته ی 16 بارداری انجام شده، شامل جمع آوری حجم کمی از مایع حاوی سلول های جنینی است و مشابه CVS از تکنیک QF-PCR برای تشخیص سندرم داون، تری زومی 18 و 13 و نیز گاهی اوقات ناهنجاری های کروموزوم جنسی استفاده میشود. در بعضی موارد میتوان آزمایش ها را بر روی تمام کروموزوم انجام داد. در این مورد نتایج طی 2 هفته آماده خواهند شد.
برای شما مادر عزیز و کودک دلبندتان آرزوی تندرستی و شادابی داریم.
منابع
http://www.mayomedicallaboratories.com/test-catalog/Overview/60698
Malone FD, Canick JA, Ball RH, et al: First-trimester or second-trimester screening, or both, for Down’s syndrome. N Engl J Med 2005;353:2001-2011(http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3111043)
Wald NJ, Densem JW, Smith D, Klee GG: Four marker serum screening for Down's syndrome. Prenat Diagn 1994;14:707-716.
(http://www.ncbi.nlm.nih.gov/pubmed/7527537)
گروه خونی یکی از آزمایشات ساده و در عین حال بسیار حساس است که در آزمایشگاه ها بسیار درخواست می شود.
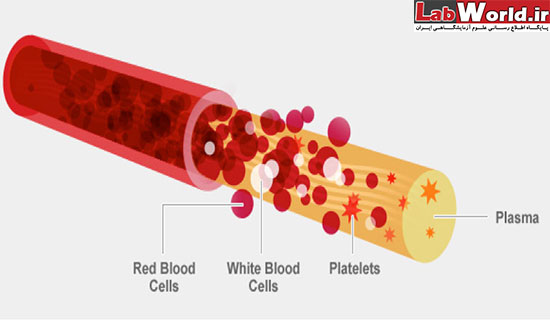
یک انسان بالغ حدود 6-4 لیتر خون دارد که در سر تا سر بدنش در حال گردش است. خون کارهای مهمی انجام میدهد اما انتقال اکسیژن به بخش های مختلف بدن، مهم ترین کار آن است. خون از چند نوع سلول شناور و مایعی به نام پلاسما Plasma تشکیل شده است.
سلول های قرمز خون که گلبول های قرمز RBC نیز نامیده میشوند حاوی هموگلوبین اند. این پروتئین به اکسیژن متصل میشود. و گلبول های قرمز اکسیژن را به بافته های بدن میرسانند و دی اکسید کربن را از محیط آنها دور میکنند.
سلول های سفید WBC خون که گلبول های سفید نیز نامیده میشوند با عوامل عفونی مبارزه میکنند.
پلاکت ها Platelets به لخته شدن خون کمک میکنند. برای مثال، وقتی جایی از بدنمان بریده میشود، آنها با تسهیل لخته شدن خون مانع خونریزی شدید میشوند.
پلاسما. حاوی املاح و پروتئین های متنوعی است.
گروه های خونی مختلف کدام اند؟
تفاوت خون های مختلف به وجود یا عدم وجود آنتی ژن های A ، B و یا هر دو بر روی گلبول های قرمز خون انسان تعریف شده است. آنتی ژن بر سطح گلبول های قرمز و آنتی بادی در پلاسمای خون قرار دارند. افراد مختلف، انواع متفاوت و ترکیب های متفاوتی از این مولکولها را دارند. گروه خونی شما به آن چه که از والدین خود به ارث برده اید وابسته است. امروزه بیش از 20 نوع نظام تعیین گروه خون وجود دارد. اما نظام ABO و RH مهمترین آنها هستند که برای انتقال خون استفاده میشوند.
اهمیت گروه خونی؟
اهمیت تشخیص گروه های خونی در انتقال خون و اریتروبلاستوز جنینی که منجر به سقط جنین می شود است. همه گروه های خونی با هم ناسازگار نیستند. مخلوط کردن گروه های خونی ناسازگار منجر به آگلوتینه (کپه کپه) شدن خون میانجامد که در صورتی که خون ناسازگار به شخصی تزریق شود بسیار خطرناک و کشنده است.
کشف گروه های خونی
انتقال خون یا اجزای خون از شخصی به شخص دیگر از صدها سال پیش انجام میشده است. بسیاری از بیماران پس از انتقال خون میمردند تا این که در سال 1901، یک پزشک استرالیایی به نام " کارل لندشتاینر" گروه های خونی انسان را کشف کرد. از آن زمان به بعد، انتقال خون ایمن تر شده است. فعالیت های لندشتاینر امکان تعیین گروه های خونی را فراهم کرد و به ما امکان داد انتقال خون را با اطمینان بیشتری انجام دهیم. وی به خاطر این کشف بزرگ جایزه نوبل پزشکی سال 1930 را به خود اختصاص داد. مخلوط کردن خون دو فرد ممکن است به تجمع اجزای خون در کنار یکدیگر منجر شود. در این حالت خون " کپه کپه" به نظر میرسد. گلبول های قرمزی که کنار هم جمع شده اند میتوانند باعث واکنش های خطرناکی در بدن شوند. این واکنشها میتوانند نتایج مرگ باری داشته باشند. لندشتاینر کشف کرد که کپه کپه شدن خون زمانی رخ میدهد که فرد دریافت کننده خون، آنتی بادی ضد گلبول های فرد دهنده را در خون خود داشته باشد.
 نظام ABO
نظام ABO
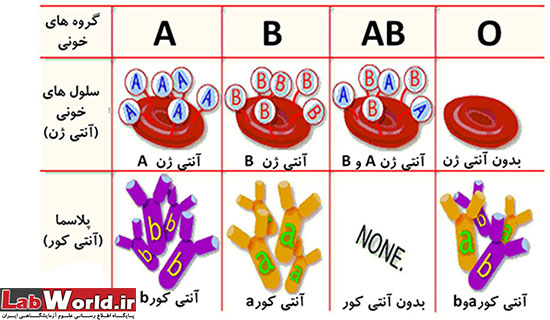
بر طبق این شیوه تعیین گروه خون، چهار نوع گروه خون وجود دارد: A ، B ، AB یا O
گروه خون A اگر گروه خون شما از نوع A باشد، شما بر سطح گلبول های قرمز خود آنتی ژن A و در پلاسمای خود آنتی بادی B را دارید.
گروه خون B اگر گروه خون شما از نوع B باشد، شما بر سطح گلبول های قرمز خود آنتی ژن B و در پلاسمای خود آنتی بادی A را دارید.
گروه خون AB اگر گروه خون شما از نوع AB باشد، شما بر سطح گلبول های قرمز خود هم آنتی ژن A و هم آنتی بادی B دارید و در پلاسمای خون شما هیچ کدام از آنتی بادی های A و B وجود ندارند.
گروه خون O اگر گروه خون شما از نوع O باشد، شما بر سطح گلبول های قرمز خود هیچ کدام از آنتی ژن های A و B را ندارید و در پلاسمای خون شما هم آنتی بادی A و هم آنتی بادی B وجود دارد.
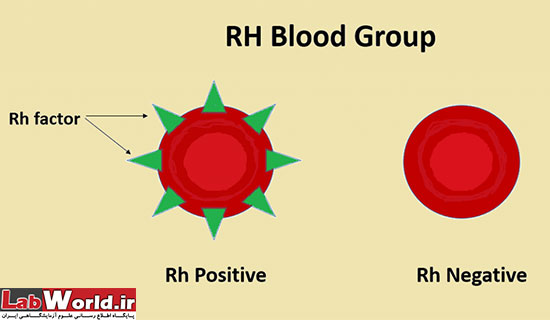
نظام Rh
بسیاری از مردم بر سطح گلبول های قرمز عامل Rh نیز دارند. Rh آنتی ژنی است که هر کس آن را داشته باشد،+Rh محسوب میشود. کسانی که این آنتی ژن را ندارند،-Rh محسوب میشوند. شخصی که -Rh است به طور طبیعی در پلاسمای خون خود پادتن Rh ندارد (اما میتواند پادتن A یا B را داشته باشد). اما اگر شخصی-Rh خون+Rh دریافت کند، علیه آن پادتن Rh میسازد که در پلاسمای خونش ظاهر میشود. فرد +Rh بدون هیچ گونه مشکلی میتواند از فرد -Rh خون دریافت کند.
براساس نظام گروه خونی ABO که در بالا توضیح داده شد، شما ممکن است به یکی از گروه های خونی زیر تعلق داشته باشید.
| O+ | AB+ | B+ | A+ |
| O- | AB- | B- | A- |
گروه خونی نایاب
گروه خونی انسانها محدود به گروههایی مانند A، AB، B و O نمیشود. این گروهها را باید گروههای اصلی خونی نامید. برای انسانها 360 گروه خونی شناخته شده وجود دارد. در تعریف گروه خونی نادر میتوان گفت، افرادی که گروه خونی آنها در میان پنج تا ده هزار نفر مشابهی نداشته باشد، گروه خونی نادر دارند.
در میان حدود 80 میلیون ایرانی، حدود 40 نفر گروه خونی به نام بمبئی شناسایی شدند. افرادی که گروه خونی بمبئی دارند، آنتی ژن H را ندارند.
چلانو، نام گروه خونی نادر دیگری است که تا مدتی پیش، حدود هشت نفر در ایران با این گروه خونی در کشور شناسایی شده اند.
گروه خونی RH NULL را نیز باید یکی دیگر از گروه های خونی نادر دانست، چراکه بجز یک خواهر و برادر در کشورمان، شخص دیگری با این گروه خونی شناسایی نشده.
علاوه بر این، گروه خونی دیگری به نام لوترن بی منفی نیز در کشور شناسایی شده است.
گروه خونی KPB منفی را هم باید نادرترین گروه خونی در کشورمان دانست.
شناسایی گروه خونی نادر
این افراد ممکن است حتی با مراجعه به آزمایشگاه متوجه نادر بودن گروه خونی خود نشوند. معمولا این افراد زمانی که نیاز به انتقال خون پیدا میکنن و آزمایشات تکمیلی متوجه گروه خونی نادر خود می شوند. سازمان انتقال خون نیز با آزمایش خون افرادی که برای اهدای خون به این سازمان مراجعه می کنند، این افراد را با گروه خونی های نادر را شناسایی می کند.
نحوه به وجود آمدن گروه های خونی نادر
تغییرات ژنتیکی ناشی از ازدواجهای فامیلی و یا تغییرات محیطی که به دنبال شرایط جغرافیایی ویژه حاصل میشوند موجب گردد گروه خونی نادر در یک خانواده و در یک نژاد بیشتر شود. به عنوان مثال در برخی جزایر آسیای شرقی، تمامی افراد دارای گروه خونی O هستند و یا در برخی مناطق امریکای لاتین، قبایلی هستند که تنها گروه خونی A دارند. دلیل به وجود آمدن گروه خونی بمبئی نیز همین شرایط و تغییرات ژنتیکی است. این گروه خونی همان O منفی یا مثبت است که فاقد آنتیژن H است. دلیل این نامگذاری هم آن است که اولین شخصی که با این گروه خونی مشاهده شد، ساکن بمبئی بوده است.
اصول آزمایش گروه خونی
همانطور که گفته شد اصول آزمایش گروه خونی ABO بر اساس وجود و یا عدم وجود آنتی ژن های A ، B و یا هر دو بر روی گلبول های قرمز خون انسان است. در این سیستم به طور طبیعی بر ضد آنتی ژن های A و B در سرم افرادی که فاقد هر کدام از این آنتی ژن ها می باشند، آنتی بادی وجود دارد.
| Antibodies regularly present in the serum | Antigenes present on the red blood cells | Blood group |
| Anti-A & Anti-B | Neither A nor B | O |
| Anti-B | A | A |
| Anti-A | B | B |
| None | A & B | AB |
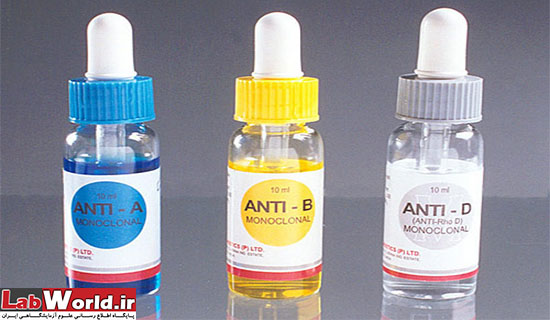
آنتی بادی های AB,B,A
آنتی بادی های منوکلونال آنتی A، آنتی B و آنتی AB (معرف AB جداگانه عرضه می شود) آنتی بادی هایی از کلاس IgM می باشند که به وسیله رده های سلولی هیبریدومای موشی ترشح می گردند. محلول آنتی AB ترکیبی از آنتی بادی های منوکلونال آنتی A و آنتی B می باشد. آنتی بادی های منوکلونال ذکر شده به خاطر توانایی در آگلوتیناسیون اختصاصی گلبول های قرمز انسانی واجد آنتی ژن های A و B در آزمایش آگلوتیناسیون مستقیم (آزمایش اسلاید، میکروپلیت و آزمایش لوله ای) انتخاب شده اند. این آنتی بادی ها هیچ گونه آگلوتیناسیون غیر اختصاصی ایجاد نمی نمایند.
آنتی D ترکیبی
آنتی D ترکیبی (Blend) مخلوطی از دو منوکلونال آنتی بادی انسانی از کلاس IgG و IgM می باشد. از این آنتی ژن می توان برای تشخیص Rh (مثبت و یا منفی) استفاده نمود. این آنتی D ترکیبی به علت وجود آنتی بادی IgG (آنتی بادی ناقص) می تواند در آزمون آنتی گلبوبین غیر مستقیم (تست کمبس) نیز استفاده گردد. این آنتی بادی منوکلونال ترکیبی به منظور مشخص نمودن انواع ضعیف آنتی ژن D تهیه گردیده است. این ترکیب هیچ گونه واکنش متقاطع ایجاد ننموده و واکنش آگلوتیناسیون غیر اختصاصی با گلبول های قرمز D منفی ایجاد نمی نماید.
احتیاط
آنتی بادی های A,B,D,AB حاصل تولید در شاخته علوم فناوری زیستی بوده لذا با توجه به اینکه در روند تولید این محصولات از مواد با منشاء حیوانی (fetal celf serum) استفاده شده، احتیاط لازم در نظر گرفته شود.
این آنتی بادی ها حاوی مواد نگه دارنده (0.1 درصد سدیم آزاید) هستند، لذا از تماس با پوست و مخاط جلوگیری به عمل آورده و در صورت تماس با آب فراوان شستشو دهید.
روش آزمایش گروه خونی
آزمایشات گروه خون به دو روش کلی سل تایپ Cell Typing یا Forward Typing و بک تایپ Back Typing یا Reverse Typing می توان انجام داد.
در روش سل تایپ از روی آنتی ژن سطح گلبول های قرمز پی به گروه خونی خواهیم برد و در روش بک تایپ از با استفاده از سرم فرد و آنتی بادی های موجود در سرم پی به گروه خونی خواهیم برد. هر کدام از روش ها مزایای خود را دارند.
روش سل تایپ خود به دو دسته ی اسلایدی و لوله ای تقسیم می شود. ابتدا به روش انجام سل تایپ مپردازیم.
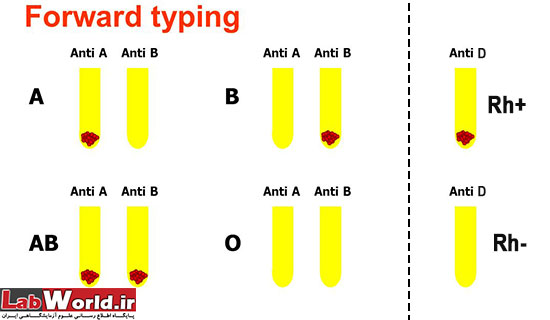
سل تایپ Cell Typing
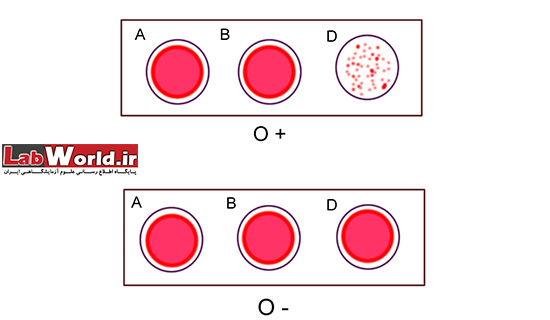
روش اسلاید Slide Methods
1. از هر کدام از آنتی بادی های A و B و D روی اسلاید تمیز بریزید (در هنگام ریختن احتیاط کنید این آنتی بادی با یکدیگر مخلوط نشوند).
2. یک قطره از گلبول های قرمز 40% را به هر کدام از آنتی بادی ها اضافه نمایید (سوسپانسیون با غلظت بالای 40% در روش اسلایدی می تواند واکنش ضعیف به همراه داشته باشد).
3. با اپلیکاتور به صورت چرخشی ترکیب خون و آنتی بادی ها را به خوبی مخلوط نمائید. (توجه داشته باشید برای مخلوط کردن هر کدام از قطره ها، اپلیکاتور جدید استفاده نمایید).
4. با حرکت چرخشی اسلاید نتیجه آگلوتینا را در عرض 30 ثانیه الی 2 دقیقه بخوانید
از گلبول های A، B و O مثبت و منفی استاندارد به عنوان کنترل استفاده نمایید.
مشاهده آگلوتینه در هر کدام از ترکیب خون و آنتی بادی، نشان دهنده وجود آن آنتی ژن است. برای درک بهتر موضوع تصاویر زیر را مشاهده نمایید.
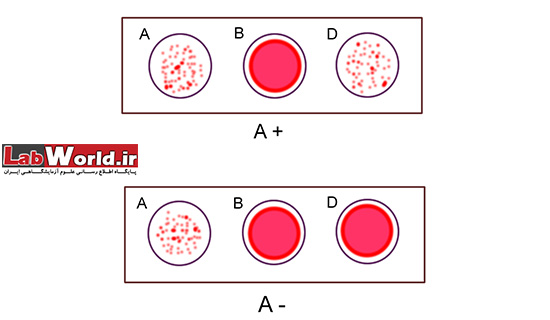
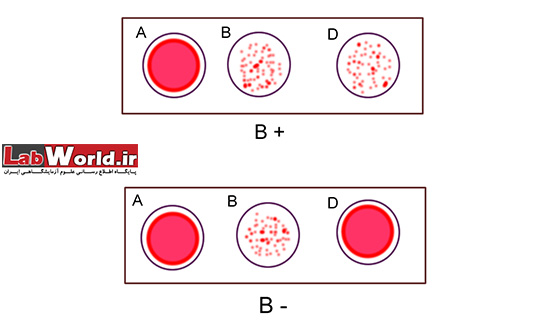
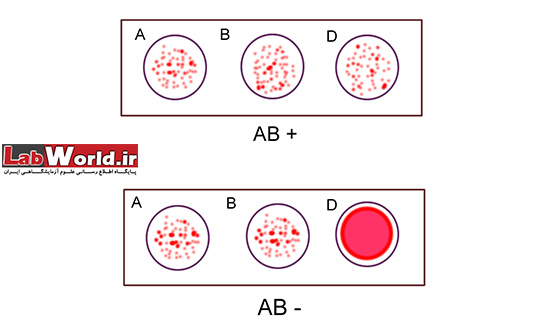
سل تایپ Cell typing
روش لوله ای Tube Methods
1. گلبول های قرمز را با سرم فیزولوژی (NaCl 0.85%) سه بار بشویید. به این ترتیب سوسپانسیون 2-5% تهیه شده.
2. سوسپانسیون 2-5 درصد گلبول های قرمز در سرم فیزیولوژی تهیه نمایید.
3. سه لوله برای آنتی A، آنتی B، آنتی D مشخص نمایید.
4. یک قطره از هر معرف را به لوله های نام گذاری شده مرحله قبل بریزید.
5. یک قطره از سوسپانسیون گلبولی را به هر لوله اضافه نموده و به خوبی مخلوط نمایید.
6. برای مشاهده سریع، بعد از مخلوط کردن به مدت 10-20 ثانیه با سرعت 1000-1500 RPM سانتریفیوژ نمایید یا 30 دقیقه در دمای اتاق قرار دهید.
7. با تکان دادن دادن لوله به آرامی رسوب را از انتهای لوله جدا کنید.
8. نتیجه را آزمایش را به صورت چشمی یا زیر میکروسکوپ بخوانید.
هرگاه نتیجه تست لوله D منفی باشد، آزمایش کومبس غیر مستقیم به منظور جستجوی آنتی ژن های ضعیف D انجام میگیرد.
روش بک تایپ Back Typing
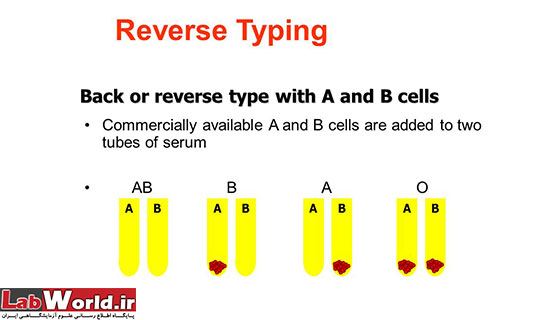
در این روش با استفاده از سرم فرد از نظر وجود آنتی بادی های طبیعی مورد و به منظور تایید روش سل تایپ مورد استفاده قرار میگیرد. اهمیت بک تایپ به دلیل وجود گروه های نادر و فرعی خون است.
ابتدا سه لوله انتخاب کرده
1. لوله ی اول: سوسپانسیون 5-2% گلبول قرمز A Cell را اضافه کنید. نکته: دقت شود که این سوسپانسیون A Cell از ترکیب خون حداقل دو نفر استفاده شود چون یک فرد به تنهایی ممکن است دارای تعداد کمی سایت آنتیژنیک A باشد (به دلیل وجود تعدد زیر گروه های A).
2. لوله دوم: سوسپانسیون B Cell که از نمونه ی حداقل دو فرد استفاده شود (زیر گروه های B کمتر است).
3. لوله سوم: سوسپانسیون حداقل یک فرد با گروه خون O کافی است (در روش بک تایپ، استفاده از Ocell الزامی نمی باشد).
4. سپس ۲ قطره سرم مجهول به هر لوله اضافه کنید (دقت شود که نسبت سرم به سوسپانسیون 2 برابر است زیرا نمونه سرم ممکن است Ab های کمتری داشته باشد).
5. به آرامی محتویات لوله ها را مخلوط كنید و سپس به مدت 10-20 ثانیه با دور rpm1000-1500 سانتریفیوژ نمایید.
6. لوله ها را در مقابل نور به ملایمت تكان داده و از نظر آگلوتیناسیون بررسی نمایید.
7. درصورت هماهنگی و همخوانی بین Back type , Cell type نتیجه گروه خون را می توان گزارش نمود.
نکات مهم آزمایش گروه خونی
در نوزادان کمتر از ۶ماه به دلیل نقص طبیعی آنتی بادی های سرم و در افراد مسن به دلیل ضعف این Ab ها از cell type استفاده می شود.
در تعیین Rh فقط میتوان از روش های cell type استفاده کرد زیرا آنتی بادی Rh تنها در سرم افرادی یافت می شود که علیه آنتی ژن Rh حساس شده اند و از کلاس IgG می باشد، بنابراین فقط با بررسی آنتی ژن سطحی به روش سل تایپ تعیین می شود.
برای گروه خون های فرعی بدلیل تضعيف يا فقدان آنتي ژن های A يا B و يا هردو، بهتر است از Back Type استفاده شود.
در مورد گروه خونی بمبئی هم بدلیل عدم وجود Ag H و وجود Anti H از Back Type استفاده میکنیم.
عوامل تکنیکی ایجاد خطا آزمایش
شایعترین علت بروز خطا و ایجاد ناهماهنگی در گروهبندی سلولی و سرمی را عوامل تکنیکی تشکیل می دهند که رایج ترین آنها عبارتند از:
1. آلودگی ابزار (لوله ،پی پت و غیره) معرف ها (آنتی سرم و سوسپانسیون سلولی) که واکنش های مثبت و منفی کاذب را به همراه دارند.
2. عدم تناسب سرم یا آنتی سرم با سوسپانسیون سلولی (واکنش منفی کاذب)
3. عدم توجه به وجود همولیز (منفی کاذب)
4. تضعیف یا کاهش تیتر آنتی سرم و کهنه بودن سوسپانسیون سلولی که واکنش منفی کاذب به همراه دارند.
5. اشتباهات پرسنل در تعیین هویت بیمار یا معرفها، عدم استفاده از میکروسکوپ در تایید نتایج منفی.
انتقال خون
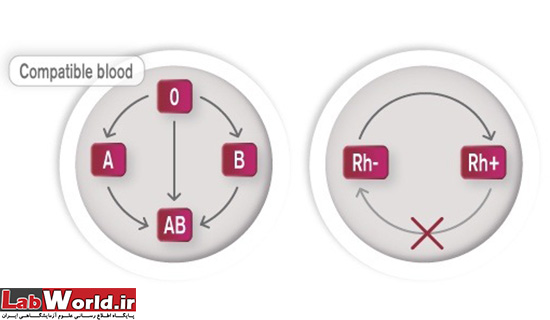
چه کسی از چه کسی میتواند خون دریافت کند؟ شما میتوانید به شخصی با گروه خون A، خون A و به شخصی با گروه خون B، خون B تزریق کنید و برای گروه های خونی دیگر نیز همین طور. البته، در برخی موارد اورژانس میتوانید از فردی با گروه خون متفاوت خون دریافت کنید یا به شخصی با گروه خونی دیگر خون بدهید. اگر فرد دریافت کنند خون، گروه خونی دارد که علیه آنتی ژن گروه خون دهنده، آنتی بادی تولید نمی کند، انتقال خون میتواند با موفقیت انجام شود. اما اگر فردی که میخواهد خون دریافت کند، آنتی بادی هایی دارد که با آنتی ژن های خون دهنده پیوند میشوند، گلبول های قرمز خون دهنده لخته خواهند شد.
افرادی که گروه خون آنان از نوع O است، دهنده عمومی و افرادی که گروه خون آنان از نوع AB است، گیرنده عمومی نامیده میشوند. توجه کنید همانطور که قبلا گفته شد، در سرم خون افراد Rh منفی، به طور طبیعی آنتی بادی علیه آنتی ژن Rh وجود ندارد اما اگر شخصی-Rh خون+Rh دریافت کند، علیه آن پادتن Rh میسازد که در پلاسمای خونش ظاهر میشود. فرد +Rh بدون مشکلی میتواند از فرد -Rh خون دریافت کند.
نکات مهم انتقال خون
گروه های خونی نادر برای انتقال خون باید از همان گروه نادر اهدا شود.
نحوه توارث گروه خونی از والدین
گروه خون افراد از والدین به ارث می رسد و یک فتوتیپ دو آللی است که بسته به ژنوتیپ آن به صورت یا هتروزیگوت یا هموزیگوت وجود دارد. چیزی که در آزمایش گروه خون مشخص می شود، فنوتیپ است. درست است که آزمایش گروه خونی نمی تواند در تمام موارد پاسخگوی تشخیص هویت والدین و فرزند واقعی شود، اما تا حدودی میتوان با آگاهی از نحوه توارث گروه خونی از والدین به فرزندان، در تعیین هویت والدین یا فرزندان نقش داشته باشد.
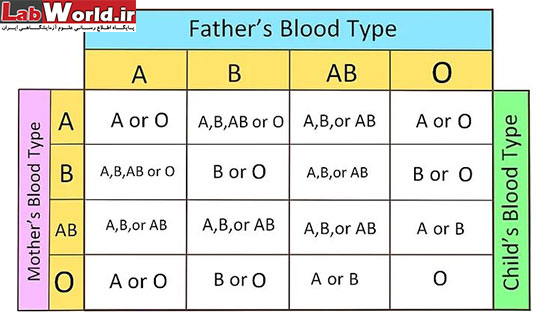
جدول فوق نشان میدهد که گروه خونی فرزند از یک والدین چه حالت هایی میتواند داشته باشد.
والدین O + O = فرزند O
والدین O + A = فرزند O یا A
والدین O + B = فرزند O یا B
والدینO + AB = فرزند A یا B
والدین A + A = فرزند A یا O
والدین A + B = فرزند A یا B یا AB یا O
والدین A + AB = فرزند A یا B یا AB
والدین B + B = فرزند B یا O
والدین B + AB = فرزند A یا B یا AB
والدین AB + AB = فرزند A یا B یا AB
هر دو والد Rh- = فرزند Rh-
هر دو والد Rh+ = فرزند Rh+ یا Rh-
یکی از والدین Rh+ و دیگری Rh- = فرزند Rh+ یا Rh-
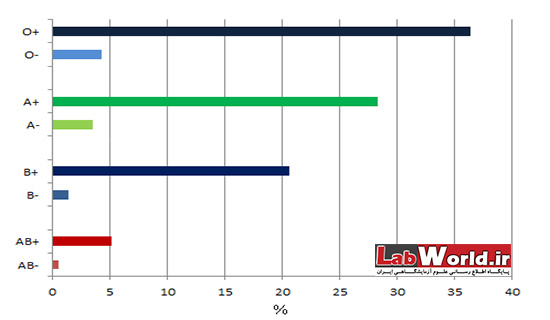
فراوانی گروه های خون
فراوانی گروه های خون در کشور ها و حتی شهرهای مختلف متفاوت است اما به طور تقریبی به شرح نمودار زیر است.
تمرین انجام گروه خون
بازی های آنلاین تحت وب جهت تمرین تست گروه خون طراحی شده. میتوانید روی لینک های زیر کلیک کنید تا وارد بازی شوید.
برخی منابع مورد استفاده
1. کتاب راهنمای اساسی گروههای خونی نویسنده: جف دنیلز– مترجم: جهانگیر عبدی
2. جزوه آموزشی شماره 73 سازمان انتقال خون ایران
3. SOP های سازمان انتقال خون
رشته ی علوم آزمایشگاهی (Medical laboratory sciences) یکی از شاخه های علوم پزشکی است. این رشته از جمله رشته هایی است که تاثیر بسزایی در بهداشت و کاهش هزینه های درمانی دارد. جایگاه خاص این رشته در بین رشته های علوم پزشکی به دلیل نقش آن در تشخیص و درمان و پیشگیری وپیگیری بیماری های مختلف است. سر و کار این رشته بیشتر با آنالیز آزمایشگاهی خون و مایعات و بافت های بدن انسان است. فارغ التحصیلان این رشته با آزمایش های مختلف بیوشیمیایی و هماتولوژی می توانند پزشک را در اتخاذ تشخیص درست وحتی در درمان یاری کنند. متقاضیان این رشته باید توجه داشته باشند این رشته بیشتر با تشیص سر و کار دارد و برخورد با بیمار در این رشته نسبت به سایر رشته ها کمتر وجود ندارد.
تاریخچه
تا سال ۱۹۷۶ رشته علوم آزمایشگاهی با نام Medical Technology خوانده می شد و پس از آن به Medical Laboratory Sciences تغییر نام داد و امروزه نیز در اکثر دانشگاههای دنیا با همین نام و یا Clinical Laboratory Sciences خوانده می شود. تا قبل از انقلاب در ایران دورههای چهار ساله کارشناسی پیوسته دایر بود که بعد از آن به شکل کاردانی و دکترای حرفهای تغییر یافت و از سال ۱۳۷۲ تا سال ۱۳۸۶ مقاطع کاردانی و کارشناسی ناپیوسته این رشته در دانشگاهها ارائه میگردید. از سال ۱۳۸۷ به بعد نیز این رشته در مقطع کارشناسی دانشجو می پذیرد.
شرایط قبولی در رشته علوم آزمایشگاهی
قابل ذکر است که رشته ی علوم آزمایشگاهی در زیرگروه ۱ رشته های علوم تجربی قرار میگیرد وضرایب دروس اختصاصی برای این رشته ی دانشگاهی به قرار زیر است:
ظرایب کنکور برای این رشته
زمین شناسی=صفر
زیست شناسی=4
شیمی=3
فیزیک=2
ریاضیات=2
با توجه به ضرایب فوق، قبولی در کنکور این رشته مشروط به قوی بودن در دروس زیست و شیمی است.
دروس تحصیلی رشته علوم آزمایشگاهی
دروس این رشته شباهت زیادی به دروس پایه در پزشکی دارند. در مقطع کارشناسی پیوسته ۱۳۰ واحد دارد که ۱۶واحد آن کار آموزی در مراکز بالینی است. در مقطع کارشناسی رشته ی علوم آز مایشگاهی دروس تحصیلی را میتوان به دو بخش دروس پایه و تخصصی تقسیم کرد.
تعداد واحدهای کارشناسی علوم آزمایشگاهی
دروس عمومی: 22 واحد
دروس پایه: 31 واحد
دروس اختصاصی: 61 واحد
کارآموزی در عرصه: 16 واحد
جمع واحد: 130 واحد
دروس رشته علوم آزمایشگاهی
دروس عمومی
مبانی نظری اسلام – اخلاق اسلامی – انقلاب اسلامی – تاریخ و تمدن اسلامی – آشنایی با منابع اسلامی – جمعیت و تنظیم خانواده – ادبیات فارسی – زبان عمومی – تربیت بدنی 1 و 2
دروس پایه
فیزیک عمومی و آزمایشگاه فیزیک عمومی - فیزیولوژی نظری و فیزیولوژی عملی - فیزیک حیاتی- شیمی عمومی و آزمایشگاه شیمی عمومی - بافت شناسی نظری و آزمایشگاه بافت شناسی - بیوشیمی عمومی و آزمایشگاهی بیوشیمی عمومی - بهداشت عمومی و اپیدمیولوژی - روانشناسی عمومی - زیست شناسی سلولی و مولکولی - کامپیوتر- آناتومی نظری - آناتومی عملی - آمار حیاتی -
دروس اختصاصی
بیوشیمی پزشکی1 و آزمایشگاه بیوشیمی پزشکی1 - اصول ایمنی و حفاظت در آزمایشگاه - خون شناسی1 و آزمایشگاه خون شناسی1 - میکروب شناسی عمومی و آزمایشگاه میکروب شناسی عمومی - اصول فنی و نگهداری تجهیزات آزمایشگاهی - انگل شناسی1 (کرم ها) و آزمایشگاه انگل شناسی1 -ایمونوهماتولوژی و آزمایشگاه ایمونوهماتولوژی - ایمنی شناسی پزشکی و آزمایشگاه ایمنی شناسی پزشکی هورمون شناسی و آزمایشگاه هورمون شناسی - ویروس شناسی پزشکی و آزمایشگاه ویروس شناسی پزشکی - قارچ شناسی پزشکی و آزمایشگاه قارچ شناسی پزشکی - انگل شناسی2 (تک یاخته و حشره شناسی پزشکی) و آزمایشگاه انگل شناسی2 - خون شناسی2 و آزمایشگاه خون شناسی2 - آسیب شناسی عمومی و آزمایشگاه آسیب شناسی عملی - اصول مدیریت و قوانین آزمایشگاه - روش های کنترل کیفی در آزمایشگاه های بالینی - بیوشیمی پزشکی2 و آزمایشگاه بیوشیمی پزشکی2 - باکتری شناسی پزشکی و آزمایشگاه باکتری شناسی پزشکی – فارماکولوژی - آشنایی با بیماری های داخلی - سم شناسی و آزمایشگاه سم شناسی - ژنتیک پزشکی - سمینار- متون انگلیسی و ترمینولوژی پزشکی
طول دوره و ساختار آن
متوسط طول دوره کارشناسی پیوسته علوم آزمایشگاهی 7 ترم 3.5 تا 4 سال و نظام آموزشی آن مطابق آیین نامه آموزشی کاردانی کارشناسی پیوسته و نا پیوسته مصوب شورای عالی برنامه ریزی علوم پزشکی است.
مهارتها
یک دانش آموخته ی کارشناسی علوم آزمایشگاهی مهارتهای مختلفی را در زمینه آزمایشهای پزشکی دارد. این مهارتها در زمینههای مختلفی همچون خونگیری، خون شناسی (هماتولوژی)، ایمنی شناسی (ایمونولوژی)، بیوشیمی بالینی، ژنتیک، بافت شناسی، قارچ شناسی، باکتری شناسی و انگل شناسی هستند. تحصیل این رشته نیازمند کار با نمونههای خون، ادرار و مدفوع است و افرادی که نسبت به این نمونهها حساسیت دارند هنگام کار عملی به مشکل برمیخورند.
نقش و وظايف
دانش آموختگان این رشته با نمونهبرداری از نمونههای بیولوژیک مانند خون، ادرار و مدفوع و … و آمادهسازی نمونهها و آزمایشهای مختلف بیوشیمی، هماتولوژی، میکروبیولوژی و … سر و کار دارد و همچنین میتواند آزمایشهای تخصصی هورمون شناسی، ایمونولوژی و سایر تستهای تخصصی را انجام دهد و مسؤول بخشهای مختلف یک آزمایشگاه تشخیص طبی مانند بخش نمونهبرداری، بیوشیمی، هورمون شناسی، ایمونولوژی و…
1- خواندن نام كامل و كوتاه كليه آزمايشات تشخيصي روتين واختصاصي در نسخ پزشكان
2- انجام صحيح خونگيري و نمونه گيري و رعايت شرايط لازم براي هر آزمايش
3- داشتن اطلاعات كافي از آزمايشات اورژانس
4- مراقبت از بيمار در حين نمونه گيري و پس از آن
5- رعايت كليه اصول اخلاقي و بهداشتي در حين نمونه گيري
6- كنترل شرايط بيمار از نظر آمادگي هاي قبل از نمونه گيري (شامل ناشتا بودن )
7- رعايت نمودن زمان صحيح انجام هر آزمايش وشرايط نگهداري وذخيره نمونه ها
8- انجام آزمايشات اورژانس وگزارش سريع آن به مسئول فني آزمايشگاه
9- انجام كليه آزمايشات روتين و اختصاصی بطور دقيق وصحيح با همكاري كارشناسان
10- بررسي وكنترل نتايج بدست آمده براي حصول اطمينان وتطبيق با سير نتايج آزمايشات هر بيمار
11- اعمال روشهاي كنترل كيفي وثبت نتايج در دفاتر مخصوص و رسم نمودارها
12- ارتباط با بيمار و همراهان
13- گزارش آزمايشات به شيوه مناسب به مسئول فني آزمايشگاه
ادامه تحصیل
فارق التحصیلان مقطع کارشناسی علوم آزمایشگاهی می توانند از طریق آزمون کارشناسی به کارشناسی ارشد در گرایشهای زیر ادامه تحصیل دهند : بیوشیمی بالینی، خون شناسی، انگل شناسی، میکروب شناسی، قارچ شناسی، ویروس شناسی، ژنتیک انسانی، ایمونولوژی، بیوتکنولوژی، فیزیولوژی، سمشناسی، حشره شناسی پزشکی، نانوتکنولوژی پزشکی، فیزیک پزشکی و سایر رشته هایی که طبق مصوبات مجوز ادامه تحصیل در آن را دارد. فارق التحصیلان کارشناسی ارشد با شرکت در آزمون کارشناسی ارشد به PHD می توانند در گرایشهای مذکور شرکت نمایند.
گفتنی است که رشته علومآزمایشگاهی در کشور ما تا مقطع کارشناسی به صورت ناپیوسته دانشجو پذیرش میشد (اما از سال 1387 اولین دوره کارشناسی پیوسته پذیرش شد و تا کنون ادامه دارد) و پس از آن فرد می تواند در دیگر گرایشهای این رشته اعم از بیوشیمی وهماتولوژی و غیره ادامه تحصیل دهد.
روز بزرگداشت
از ۳۰ فروردین ۱۳۸۲ که اولین بزرگداشت حکیم فرزانه و دانشمند برجسته ایرانی، سید اسماعیل جرجانی، بنیانگذار علم آزمایشگاه برگزار گردید، این روز به عنوان روز بزرگداشت علوم آزمایشگاهیان تشخیص طبی تعیین شد و هر سال انجمنها و تشکلهای علوم آزمایشگاهی این روز را گرامی می دارند. این رشته از آن جهت که بسیار حساس و تعیین کننده در سلامت جامعه و بسیار کمک کننده در تشخیص پزشکان میباشد، نقشی بسیار کلیدی و مهم در عرصه پزشکی ایفا میکند. و دانشجویان این رشته بایستی به این باور برسند که کاری بسیار حساس و دقيق را انتخاب نموده اند وبایستی خود را به صورت یک قطب و قدرت علمی در بیاورند و تا جایی که می توانند بر اطلاعات علمی خود بیفزایند.
بازار کار در ایران
این رشته از نظر کاربرد و بازارکار، یکی از رشتههای خوب گروه پزشکی است. زیرا با توجه به توسعه و اهمیت امر بهداشت و زمینه مناسب کاری، اغلب فارغالتحصیلان این رشته به راحتی وارد بازارکار میشوند.
دانش آموختگان میتوانند در مراکز زیر مشغول به کار شوند:
آزمایشگاههای بالینی بیمارستانهای دولتی و خصوصی
آزمایشگاههای مراکز بهداشتی
آزمایشگاههای تشخیص طبی خصوصی
انستیتوها و مراکز تحقیقاتی و آموزشی
کارخانههای تولید وسایل و مواد آزمایشگاهی
شرکتهای پخش فراوردههای بیولوژیک و آزمایشگاهی
آزمایشگاههای پزشکی قانونی
آزمایشگاههای سازمان انتقال خون
در حال حاضر تلاش های زیادی برای راه اندازی مجدد دوره دکتری حرفه ای علوم آزمایشگاهی در جریان است
درآمد
میزان درآمد کارشناسان علوم آزمایشگاهی در ایران در حال حاضر(1396) بسته به محل کار معمولاً بین 1 تا ۲ میلیون تومان در ماه است.
امکان تاسیس آزمایشگاه
فارغ التحصیلان مقطع دکترا امکان راه اندازی آزمایشگاه در گرایش خود را دارند. درباره تأسیس آزمایشگاه تشخیص پزشکی گفتنی است که درحال حاضر بر اساس مجوز وزارت بهداشت، درمان و آموزش پزشکی، کسانی حق تأسیس آزمایشگاه تشخیص پزشکی دارند که در یکی از رشتههای پاتولوژی یا علوم آزمایشگاهی دارای درجه دکترای حرفهای باشند. کسانی که دارای تخصص پاتولوژی هستند افرادی هستند که دارای درجه دکترای حرفهای پزشکی هستند و افراد دیگر که دارای درجه دکترای حرفهای علوم آزمایشگاهی یا آزمایشگاه بالینی هستند، افرادی هستند که در رشته علوم آزمایشگاهی مدرک دکترای حرفهای گرفتهاند. البته دارندگان مدرک phd در هر کدام از رشته های تخصصی آزمایشگاه اجازه تاسیس آزمایشگاه در حیطه تخصصی خود را دارند.
مشکلات دانش آموختگان علوم آزمایشگاهی در ایران
دانش آموختگان این رشته در ایران همواره از شغل خود به عنوان شغلی مورد ستم یاد میکنند. استفاده از افرادی با رشتههای تحصیلی غیرمرتبط در آزمایشگاه و حتی کسانی که صرفاً دورههای کوتاه مدت دیدهاند.
پایین بودن درآمد نسبت به سختی دروس گذرانده شده و کارهای عملی آزمایشگاه لغو حق تأسیس آزمایشگاه برای پزشکان پاتولوژیست برخی از موارد اعتراضی دانش آموختگان و کارکنان این رشته هستند.
در این مطلب فهرست اختصارات آزمایشات روتین و پر درخواست را به ترتیب حروف الفبا قرار دادیم تا مورد استفاده آزمایشگاهیان گرامی و علاقمندان عزیز قرار گیرد.
اگر شما خواننده گرامی تست های دیگری میشناسید تقاضامندیم از طریق نظرات در انتهای همین مطلب برای ما ارسال کنید تا در کامل کردن این فهرست سهیم باشید.
A |
||
| هورمون کنترل کننده ادرار | Antidiuretic hormone | ADH |
| برای تشخیص باسیل سل کاربرد دارد | Acid-fast bacilli | AFB |
| جهت اسکرین سلامت جنین برای زنان باردار | Alpha Fetoprotein | AFP |
| نسبت آلبومین به گلوکز | Albumin / globulin ratio | A/G ratio |
| آنزیم کبدی و برای تشخیص بیماری های کبدی | Alkaline Phosphatase | ALP – Alk-p |
| آنزیم کبدی و برای تشخیص بیماری های کبدی | Alanine amino transferase | ALT – SGPT |
| یکی از تست های مهم در ارزیابی ناباروری است | Anti Mullerian Hormone | AMH |
| آنتی بادی ضد هسته و برای تشخیص بیماری های خود ایمنی | Anti nuclear antibody | ANA |
| برای بیماری های رماتیسمی و گلودرد های چرکی کابرد دارد | Anti streptolysin O titer | ASO |
| آنزیم کبدی و برای تشخیص بیماری های کبدی | Aspartate aminotransferase | AST – SGOT |
B |
||
| پیگمان زردرنگ صفراوی برای تشخیص یرقان | Bilirubin | Bili |
| میزان قند خون جهت تشخیص دیابت نوع یک و دو | Blood suger | BS |
| زمان بند آمدن خون (از لاله گوش) | Bleeding time | BT |
| نیتروژن اوره خون (از ادرار دفع میشود) | Blood urea nitrogen | BUN |
C |
||
| میزان کلسیم که به صورت یونیزه در سرم خون یافت میشود | Calcium | Ca |
| شمارش کامل سلول های خونی | Complete blood cell count | CBC |
| آنتی ژن کارسینوژن جنینی در تشخیص بد خیمی ها و سرطان | Carcino embryonic antigen | CEA |
| اندازه گیری میزان کلر در بدن برای تشخیص بیماری های نادر | Chloride | Cl |
| تشخیص برخی بیماری های ویروسی | Cyto megalo virus | CMV |
| تست معمول آگلوتيناسیون براي تشخيص بروسلوز (تب مالت) | Coombs Wright | Coombs Wright |
| آنزیم مترشحه از عضلات بدن به ویژه قلب در تشخیص بیماری های قلبی | Creatine phosphokinase | CPK – CP |
| پروتئین فاز حاد در تشخیص بیماری های عفونی و التهابی | C-reactive protein | CRP |
| کشت و تعیین حساسیت میکروبی | Culture and sensitivity | C & S |
| مایع مغزی-نخاعی در تشخیص بیماری عفونی مغز و نخاع | Cerebrospinal fluid | CSF |
| زمان لخته شدن خون | Clotting Time | CT |
| تعیین زود رس سکته قلبی | Cardiac troponin I | cTnI |
| تعیین زود رس سکته قلبی | Cardiac troponin T | cTnT |
D |
||
| میزان هورمون جنسی DHEA در خون | Dehydro Epi Androsterone Sulfate | DHEA-SO4 |
| یکی از تست های حساس جهت بررسی ترومبوز عروقی | D-Dimer | D-Dimer |
E |
||
| نوار قلب | Electrocardiogram | ECG – EKG |
| الایزا (روش انجام تست ها بر اساس اتصال آنتی ژن و آنتی بادی) | Enzyme-linked immunosorbent assay | ELISA |
| میزان رسوب گلبول های قرمز جهت تشخیص بیماری های عفونی و التهابی | Erythrocyte sedimentation rate | ESR |
| میزان هورمون جنسی استرادیول در خون | Estradiol | Estradiol |
F |
||
| میزان قند خون ناشتا جهت تشخیص دیابت نوع یک و دو | Fasting blood suger | FBS |
| میزان آهن خون جهت تشخیص کم خونی | Serum Iron | Fe |
| اندازه گیری آنزیم پروستات آزاد بدن در تشخیص بدخیمی پروستات | Free Prostate-specific antigen | FPSA |
| هورمون جنسی محرک فولیکولی | Follicle-stimulating hormone | FSH |
| آزمایش قارچ در بیماری های پوستی و ناخن | Fungi | Fungi |
G |
||
| تشخیص بیماری فاویسم | Glucose -6 – phosphate dehydrogenase | G-6-PD |
| تشخیص دیابت بارداری همراه با پودر گلوکز | Glucose Challenge Test | GCT |
| هورمون رشد | Growth hormone | GH |
| تشخیص دیابت بارداری همراه با پودر گلوکز (قند خون ناشتا، یک دو و سه ساعت بعد از خوردن گلوکز) | Glucose tolerance test | GTT |
H |
||
| هپاتیت A | Hepatits A Virus | HAV |
| تشخیص غلظت خون | Hemoglobin | Hb – Hgb |
| میانگین قند سه ماهه خون |
Hemoglobin A1C
|
HbA1c |
| هپاتیت ث | Hepatitis C | HCV |
| آنتی بادی هسته هپاتیت ب | Hepatitis B core antibody | HBc Ab |
| آنتی ژن هسته هپاتیت ب | Hepatitis B core antigen | HBc Ag |
| سطح آنتی بادی هپاتیت ب | Hepatitis B surface antibody | HBs Ab |
| سطح آنتی ژن هپاتیت ب | Hepatitis B surface antigen | HBs Ag |
| ویروس هپاتیت ب | Hepatitis B Virus | HBV |
| سطح آنتی بادی e هپاتيت B | Hepatitis B e antibody | HBe Ab |
| سطح آنتی ژن e هپاتيت B | Hepatitis B e antigen | HBe Ag |
| گنادوتروپین جفتی انسان – بتا هاش سه ژ – بتا اچ سی جی | Human chorionic gonadotropin | HCG – Beta HCG |
| بی کربنات | Bicarbonate | HCO3 |
| تشخیص غلظت خون | Hematocrit | Hct |
| لیپوپروتئین با زنجیره سنگین | High-density lipoprotein | HDL |
| تشخیص عفونت با ویروس جنسی هرپس | Herpes IgG | HSV IgG |
| تشخیص عفونت با ویروس جنسی هرپس | Herpes IgM | HSV IgM |
| ویروس نشانگان نقص ایمنی | Human immunodeficiency virus | HIV |
| در تشخيص بيماری و عفونت معده با باكتری هليكوباكتر پيلوری | Helicobacter pylori | H. pylori |
| ویروس زگیل تناسلی | Human papillomavirus | HPV |
I |
||
| سیستم استاندارد بین المللی تست pt | International normalization ratio | INR |
K |
||
| میزان پتاسیم که به صورت یونیزه در سرم خون یافت میشود | Potassium | K |
L |
||
| تشخیص بیماری های قلبی (این آنزیم در گلبول قرمز نیز وجود دارد) | Lactat dehydrogenase | LDH |
| لیپوپروتئین با زنجیره سبک | Low-density lipoprotein | LDL |
| بیماری خود ایمنی | Lupus erythematosus | LE |
| هورمون جنسی | Luteinizing hormone | LH |
M |
||
| تست معمول آگلوتيناسیون براي تشخيص بروسلوز (تب مالت) | 2Mercaptoethanol | 2ME |
| میانگین وزن هموگلوبین در یک گلبول قرمز | Mean corpuscular hemoglobin | MCH |
| میانگین غلظت هموگلوبین در گلبول های قرمز | Mean corpuscular hemoglobin concentration | MCHC |
| میانگین حجم گلبول های قرمز | Mean corpuscular volume | MCV |
| میزان منیزیم که به صورت یونیزه در سرم خون یافت میشود | Magnesium | Mg |
| میانگین حجم پلاکت | Mean Platete volume | MPV |
| عکس برداری با استفاده از مغناطیس | Magnetic resonance imaging | MRI |
| تست اعتیاد | Multi Drug | Multi Drug |
N |
||
| میزان سدیم که به صورت یونیزه در سرم خون یافت میشود | Sodium | Na |
O |
||
| تشخیص خون مخفی در مدفوع | Occult Blood | OB |
| تست اعتیاد | Opium Test | OP |
P |
||
| آزمایش نمونه های سلولی برداشته شده از قسمت گردن رحم در بانوان برای تشخیص سرطان، عفونت و یا التهاب | Pap Smear | Pap |
| گسترش خون محیطی به منظور بررسی مرفولوژی گلبول های خون | Peripheral blood smear | PBS |
| واکنش زنجیره ای پلیمراز (روش انجام برخی تست ها) | Polymerase chain reaction | PCR |
| اندازه گیری میزان هورمون جنسی پروژسترون در خون | Progestrone | Proges |
| اندازه گیری هورمون پاراتیروئید | Parathyroid Hormone | PTH |
| زمان پروترومبین جهت تشخیص صحت عملکرد مسیر خارجی انعقاد خون | Prothrombin time | PT |
| زمان ترومبوپلاستین جهت تشخیص صحت عملکرد مسیر داخلی انعقاد خون | Partial Thromboplastin Time | PTT |
R |
||
| فاکتور روماتید جهت تشخیص بیماری روماتیسم | Rheumatoid Arthritis Factor | RF |
| جهت تشخیص بیماری سیفلیس | Rapid plasma reagin | RPR (VDRL) |
| اندازه گیری میزان آنتی بادی سرم سرخچه | Anti Rubella IgG | Rubella IgG |
| اندازه گیری میزان آنتی بادی سرم سرخچه | Anti Rubella IgG | Rubella IgM |
S |
||
| کشت مدفوع | Stool calture | S/C |
| تست مدفوع | Stool Exam | S/E |
| آنالیز مایع منی | Semen Analysis | Semen Analysis |
| کشت مایع منی (اسپرم) | Semen Culture | Semen Culture |
T |
||
| تست چربی خون | Triglycerides | TG |
| اندازه گیری میزان حاملین آهن خون | Total iron-binding capacity | TIBC |
| برای تشخیص عفونت توکسوپلاسما گونديی | Anti Toxoplasma IgG | Toxo IgG |
| برای تشخیص عفونت توکسوپلاسما گونديی | Anti Toxoplasma IgM | Toxo IgM |
| اندازه گیری میزان سطح هورمون محرک تیروئید | Thyroid-stimulating hormone | TSH |
| اندازه گیری میزان سطح هورمون تری-یدوتیرونین | Triiodothyronine | T3 |
| اندازه گیری میزان سطح هورمون تیروکسین | Thyroxine | T4 |
| اندازه گیری میزان سطح آنتی بادی تیروئید پراکسیداز | ThyroPerOxidase Antibodies | TPO Ab |
| اندازه گیری میزان سطح آنتی بادی تیروگلوبولین | Thyroglobulin Antibody | TgAb |
| اندازه گیری میزان هورمون جنسی تستوسترون در خون | Testostrone | Testostrone |
U |
||
| آنالیز کامل ادرار | Urine Analysis | U/A |
| کشت ادرار | Urine Culture | U/C |
| میزان کلسیم ادرار | Urine Calcium | Urine Ca |
| میزان پروتئین ادرار | Urine Protein | Urine Pro |
| میزان کراتین ادرار | Urine Creatin | Urine Cr |
| اندازه گیری حجم ادرار 24 ساعته | Urine Volume | Urine Vol |
V |
||
| جهت تشخیص بیماری سیفلیس | Venereal Disease Research Laboratory | VDRL (RPR) |
W |
||
| تست معمول آگلوتيناسیون براي تشخيص بروسلوز (تب مالت) | Wright Agglutination Test | Wright |
لطفا با نظرات ارزشمند خود ما را در بهتر کردن مطالب یاری فرمایید.
سلامتی شما یکی از بار ازرش ترین چیزهایی است که دارید. با این وجود همیشه و مواردی هست که باعث بیماری شما میشود. یکی از بهترین راه ها، تقویت سیستم ایمنی است که به شما برای زندگی سلامتر و شاد تر در زندگی کمک میکند. به قول معروف عقل سالم در بدن سالم پس با دانستن مواردی میتوان بدنی سالم نیز داشت. در این مطلب مهم ترین مطالب در مورد سلامت، از مقالات و کتب خارجی استخراج و خلاصه شده. توجه شما را به این مطالب جلب می نماییم.

1 ورزش روزانه
ورزش در حد متوسط و مداوم شما را سالم تر میکند. (1) افزایش سلامتی هم سیستم ایمنی را افزایش میدهد که مستقیما روی بیمار شدن کمتر شما تاثیر گذار خواهد بود.
سعی کنید اغلب روز ها راه رفتن سریع 30 دقیقه ای انجام دهید (2) (ضربان قلب افزایش پیدا کند).
برای پیاده روی می توانید یک همراه مشتاق پیدا کنید که این ورزش برایتان لذت بخش شود. همراه میتواند یک دوست خوب باشد و یا حتی حیوان خانگیتان.
اگه حوصله ی پیاده روی و ورزش ندارید، خودتان را سرگرم یک بازی مورد علاقه تان کنید. این یک ترفند سرگرم کننده برای ورزش است. مثل: صخره نوردی، اسکیت، قایقرانی، فوتسال و...

2 گاهی آفتاب بگیرید
بسیار از شهروندان امریکایی دچار کمبود ویتامین D هستند. (3) در ایران نیز با اینکه بیشتر کشور ما آفتاب خیز است اما به علت پوشش و فرهنگ و عرف جامعه ایرانیان نیز دچار کمبود ویتامین D هستند. این ویتامین دارای تاثیر بلند مدت روی سلامت عمومی بدن انسان دارد. بهترین روش برای جذب ویتامین D، در معرض آفتاب مستقیم قرار گرفتن در حد متوسط است.

3 خواب کافی 7-8 ساعت در شب
محرومیت از خواب میتواند احتمال و پذیرش بیماری را در شما افزایش دهد. (4)
خواب کافی در شب باعث کمک به تجدید سیستم ایمنی طبیعی بدن میشود.علاوه بر این خواب بیشتر در مراحل اولیه بیماری میتواند نقش موثری در بهبود بیماری شما بازی کند.
4 اجتناب از دود سیگار و دخانیات
همه ی ما به خوبی در مورد عوارض دخانیات می دانیم و سعی در اجتناب استعمال دخانیات داریم، اما حتی بودن در فضایی که دود حاصل از سیگار و سایر دخانیات در آنجا وجود داد، میتواند عملکرد سیستم ایمنی بدن را کاهش دهد. (5)
پس برای سلامتی نکات زیر برای شما ضروری است
اگر شما فرد سیگاری هستید، باید آن را ترک کنید
اگر دوستان یا اعضای خانواده سیگاری هستند، سعی کنید آن ها را تشویق به ترک دخانیات نمایید. اگر تشویق شما موثر نبود، از در معرض قرار گرفتن دود حاصل از استعمال سیگار دوری کنید بخصوص زمانی که در فصول شیوع بیماری (سرماخوردگی، آنفلانزا و...) هستید.
لازم به توضیح است که کشیدن قلیان (خصوصا قلیان های عمومی) علاوه بر مضرات حاصل از استنشاق تنباکو، میتواند باعث بیماری سل در شما شود. و حتی تعویض سر قلیان های یکبار مصرف نمیتواند از جلوگیری از بیماری سل (عامل آن باکتری Mycobacterium-tuberculosis است) شود.

5 کاهش مصرف کافئین (چای و قهوه) و الکل
کافئین و الکل ممکن است در حد اعتدال خوب باشند اما مصرف بیش از حد میتواند سیستم ایمنی شما به خطر بیاندازد. (6) به یاد داشته باشید که برای تامین آب بدن، بهترین منبع آب سالم است.
بسیار برای دوری از کاهش استرس و برای مشکلات خواب، به مصرف الکل و کافئین (مثل چای و قهوه) روی میآورند. اما بخاطر داشته باشید اگر در طول روز خواب کافی و داشته باشید، به همان اندازه کمتر به الکل و کافئین روی می آورید. (7)
منابع
1 http://www.health.harvard.edu/flu-resource-center/how-to-boost-your-immune-system.htm
2 http://www.webmd.com/cold-and-flu/10-immune-system-busters-boosters
3 http://www.motherearthnews.com/natural-health/strengthen-your-immune-system-zmaz10aszraw.aspx?PageId=3#axzz3NAL8b9Zz
4 http://www.motherearthnews.com/natural-health/strengthen-your-immune-system-zmaz10aszraw.aspx?PageId=4#axzz3NAL8b9Zz
5 http://www.prevention.com/health/healthy-living/10-ways-youre-harming-your-immune-system?s=9
6 http://www.health.harvard.edu/flu-resource-center/how-to-boost-your-immune-system.htm
7 http://www.mindbodygreen.com/0-8072/5-simple-steps-to-boost-your-immune-system.html
این بیماری ویروسی اولین بار در سال 1931 طی یک تحقیق و بررسی در بین اپیدمی بیماری گوسفندان یک مزرعه در دره ریفت در کنیا دیده شد به همین علت نام این بیماری را که نام محل است، نامگذاری کردند. دره ریفت دره ی بسیار طویلی است که کشور های تانزانیا، کنیا و اتیوپی عبور می کند.
تب دره ریفت RVF یک بیماری آربوویروسی (منتقله از طریق بندپایان) و مشترک بین انسان و دام است این بیماری بیشتر در حیوانات مشاهده میشود و این بیماری معمولاً در انسان ملایم و خفیف است ولی گاهی، موارد حاد بیماری از جمله تب خونریزیدهنده و التهاب مغز و پردههای آن (مننگو-آنسفالیتی) و مرگ ومیر نیز دیده شده است (حدود ۱درصد).
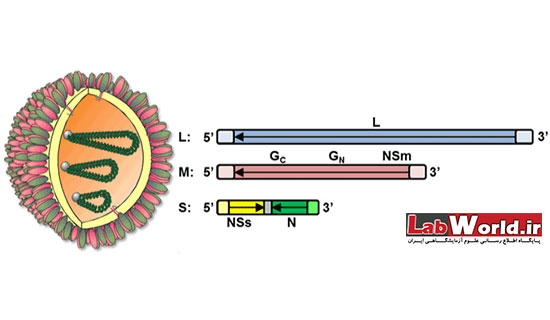
ساختار ویروس تب دره ریفت
عامل بیماری
عامل بیماری تب دره ریفت ویروسی از جنس فلبوویروس میباشد که واجد غشاء بوده، و ژنوم آن به صورت آرانای تکرشتهای و سه قسمتی میباشد که بصورت سه ناحیه مجزای ریبونوکلئوکسپیدی در ویروس قرار میگیرند.
روش های انتقال
گزش پشه آلوده.
تماس پوست خراشیده و آسیب دیده با خون، مایعات بدن و اندامهای حیوانات آلوده در طی ذبح و پس از آن.
مصرف شیر آلوده غیر پاستوریزه و نجوشیده.
استنشاق هوای آلوده به ویروس.
انتقال معمولی بیماری از انسان به انسان گزارش نشده است.
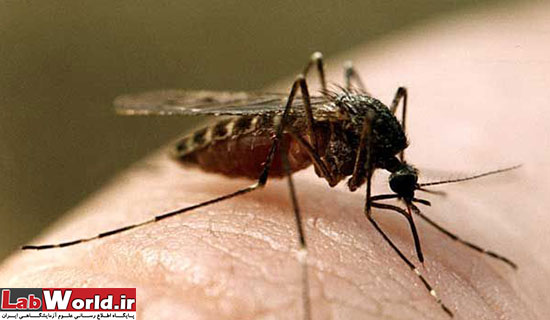
پشه آئدس کاسپیوس یکی از ناقلین تب دره ریفت در حال خونخواری
ناقلین تب دره ریفت
Aedes caspius,
Aedes mcintosh,
Aedes ochraceus,
Culex pipiens,
Culex antennatus,
Culex perexiguus,
Culex zombaensis,
Culex quinquefasciatus
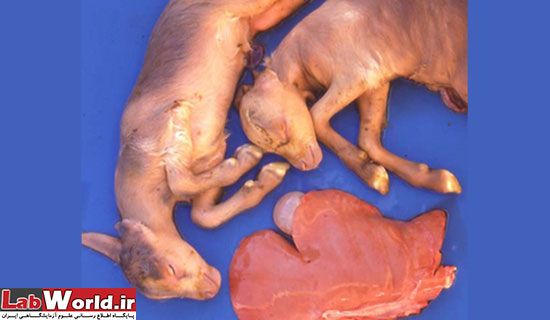
بره هایی که به علت بیماری، مرده متولد شده اند
بیماریزایی در حیوانات
بیماری از طریق گزش پشه آلوده به ویروس بیماری به حیوانات منتقل میگردد. ورود ویروس به یک منطقه سبب آلودگی و مرگ و میر ناگهانی بسیاری از دامها میشود، بطوریکه % 90 برههای آلوده تلف شده و % 100 گوسفندان دچار سقط جنین میگردند. بروز تب دره ریفت موجب ضرر و زیان اقتصادی قابل توجه میگردد.
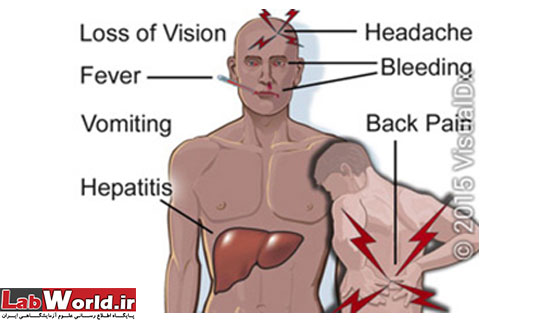
علائم بیماری در انسان
پس از دوره نهفتگی 2 تا 6 روزه بیمار دچار علائم آنفلوآنزا شامل:
شروع ناگهانی تب،
سردرد، دردهای عضلانی و کمردرد شده
گاهی سفتی عضلات گردن،
ترس از نور، و حالت تهوع اتفاق میافتد.
بطور کلی بیماری در انسان خوش خیم است و در مدت کمتر از یک هفته بیمار بهبود مییابد.
در صورت پیشرفت بیماری علائم آنسفالیت حاد، خونریزی، هپاتیت و گرفتاری چشمی به صورت کاهش بینایی اتفاق میافتد.
بروز خونریزی با %50 مرگ و میر همراه است در صورتیکه در موارد دیگر بندرت اتفاق میافتد.
گسترش و گزارشات این بیماری در نقاط جهان
2016، جمهوری نیجر: 105 مورد 28 مرگ در انسان در منطقه تهوا گزارش کرده است.
2012 جمهوری موریتانی: در مجموع 36 مورد، از جمله مرگ 18 تن شد
2010، افریقای جنوبی: 237 مورد تایید شده از RVF گزارش شده در انسان.
2008-2009، ماداگاسکار: مجموع 476 مورد مشکوک به RVF از جمله 19 مرگ گزارش شده است.
2007، سودان: در مجموع 738 مورد، از جمله 230 مرگ و میر، گزارش شده است.
2006، کنیا: در مجموع 684 مورد شامل 234 مرگ ناشی از RVF در کنیا گزارش شد.
2006 سومالی: در مجموع 114 مورد شامل 51 مرگ و میر در سومالی گزارش شد.
2006 تانزانیا: در مجموع 264 مورد شامل 109 مرگ و میر در تانزانیا گزارش شد.
2003، مصر: در سال 2003 ، 148 مورد شامل 27 مرگ RVF گزارش شده است.
2000، عربستان سعودی: 516 مورد با 87 مرگ RVF گزارش شده است .
2000- یمن 1087 موارد مشکوک، از جمله 121 مرگ و میر گزارش کرده است.
2012 فرانسه: یک زن 53 گزارش شده بود
2012 انگلستان: و یک مرد 54 ساله که اماکن منشاء عفونت از این موارد گزارش نشده بود.
موریتانی در سال 2012 یک طغیان با موارد انسانی و مرگ و میر را گزارش کرد .در 2013 نیز یک همه گیری حیوانی در سنگال رخ داد رخ داد اما هیچ مورد انسانی گزارش نشد.
در سال 2014، بوتسوانا گزارش شیوع را در گاو در بخش شمالی کشور (کوبه) در ماه ژولای داد و همچنین یوع دیگر در ماه آگوست در بز در منطقه جنوب (گابورون) اتفاق افتاد.
در سال 2014، بوتسوانا گزارش شیوع را در گاو در بخش شمالی کشور (کوبه) در ماه ژولای داد و همچنین شیوع دیگر در ماه آگوست در بز در منطقه جنوب (گابورون) اتفاق افتاد.
2011 ترکیه: در شمال ترکیه 70 نمونه خونی از بوفالو ،گاو،گوسفند،بز جمع آوری شد و برای حضور آنتی بادی به تب دره ریفت مورد برسی قرار گرفت که از آنزیم های رقابتی آزمون ایمونو سوربنت یا سی الایزا استفاده شد.
اولین شیوع تب دره ریفت در خارج ار افریقا بود و در حال حاضر این احتمال میرود که به دلیل گستردگی پشه های ناقل بیماری در مناطق غیر اندمیک تب دره ریفت نیز گسترش یابد.
عراق: در سال 2012 از 1215 سرم آزمایش شده، 108 نفر مورد مثبت یعنی 8.88% به بیماری RVFمبتلا بودند.
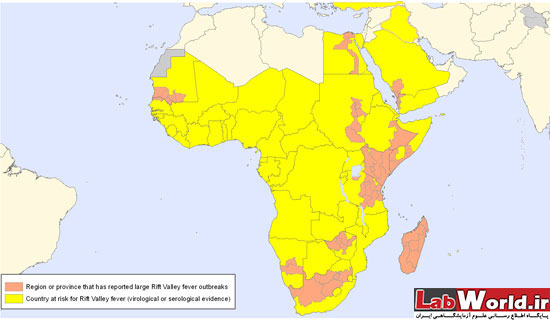
نقشه پراکندگی بیماری تب دره ریفت - مناطق صورتی، بیماری به صورت بومی و مناطق زرد بیماری به صورت گزارش هایی تک گیر و مناطق خاکستری، مناطق مشکوک می باشد. این نقشه توسط WHO با کمی تغییرات و به روز رسانی تهیه شده
تشخیص
از آنجا که علائم های تب دره ریفت، متنوع و غیر اختصاصی هستند، تشخیص بالینی اغلب دشوار است، به خصوص تشخیص از دیگر تب خونریزی دهنده ویروسی و همچنین بسیاری از بیماری های دیگر که باعث تب، از جمله مالاریا، شیگلا، تب حصبه، تب زرد می شوند در مراحل اولیه بیماری دشوار است .
تشخیص قطعی بیماری نیاز به آزمایش دارد که تنها در آزمایشگاههای مرجع در دسترس است. نمونه های آزمایشگاهی ممکن است خطرناک و باید با مراقبت شدید گرفته می شود. عفونت ویروس تب دره ریفت تنها می تواند به صورت قطعی در آزمایشگاه تشخیص داده شود با استفاده از آزمایش های زیر:
ترانس کریپتاز معکوس واکنش زنجیره ای پلیمراز (RT-PCR) با استفاده از روش الایزا و جداسازی ویروس از محیط کشت.

جابه جایی غیر اصولی و غیر بهداشتی حیوانات ذبح شده آلوده در افریقا
ریسک فکتورهای انتقال بیماری به انسان
افرادی که بدون استفاده از وسایل حفاظتی اقدام به ذبح حیوانات میکنند بخصوص در طی مراسم قربانی.
کارکنان کشتارگاهها، قصابها، چوپانها.
افرادی که بدون استفاده از پشه بند یا مواد دورکننده حشرات در مناطق آلوده استراحت میکنند.
پیشگیری
استفاده از حشره کشها و مواد دورکننده حشرات بصورت پماد، لوسیون یا اسپری.
پوشیدن لباس مناسب مانند پیراهن آستین بلند و یقه بسته، شلوار بلند و جوارب ساقه بلند در مناطق آلوده.
بکار بردن پشه بند مناسب.
پرهیز از تماس مستقیم با خون و بافت دامهای ذبح شده و بکار بردن ماسک، عینک، دستکش، روپوش، کلاه، پیشبند پلاستیکی بلند و چکمه در هنگام ذبح و تماس با خون و لاشه حیوانات.
از تماس و دستکاری لاشه حیوانات ذبح شده بخصوص پس از قربانی بدون استفاده از وسایل حفاظتی جداً خودداری گردد.
کنترل ناقلین
از دیگر راه های کنترل بیماری جلوگیری از گزش پشه الوده است.
لارو کشی در محل های الوده موثرترین شکل کنترل ناقل است و جاری شدن سیل سبب افزایش زیستگاه لاروی می شود.
درمان
اصول درمان شامل مراقبت بیماران میباشد، اخیراً اثرات امیدوارکننده درمان با ریباویرین گزارش شده است.
با دو اقدام حفاظتی عمده:
جلوگیری از گزش پشه.
عدم تماس با لاشه گوسفندان و سایر دامهای ذبح شده.
دارو ها و واکسن برای انسان
از آنجا که اکثر موارد ابتلای انسانی بیماری نسبتا خفیف و کوتاه مدت هستند، هیچ درمان خاصی برای این بیماران مورد نیاز نیست و برای موارد شدیدتر، درمان در غالب درمان حمایتی است.
واکسن های ناقص برای درمان انسانی توسعه یافته است. با این حال، این واکسن دارای مجوز و به فرم تجاری در دسترس نیست. و به صورت تجربی برای حفاظت از پرسنل دامپزشکی و آزمایشگاهی در معرض خطر استفاده شده است و دیگر واکسن ها تحت بررسی هستند.
دارو ها و واکسن برای حیوانات
شیوع RVF در حیوانات را می توان با یک برنامه پایدار از واکسیناسیون حیوانات کنترل کرد.
فقط 1 دوز از واکسن زنده لازم است برای ارائه ایمنی طولانی مدت اما این واکسن ممکن است سبب سقط در حیوانات باردار شود.
واکسن ویروس غیر فعال است که اثر جانبی ندارد، اما دوز متعدد به منظور حفاظت در مناطق بومی و مشکل ساز مورد نیاز است.
سیکل بیماری
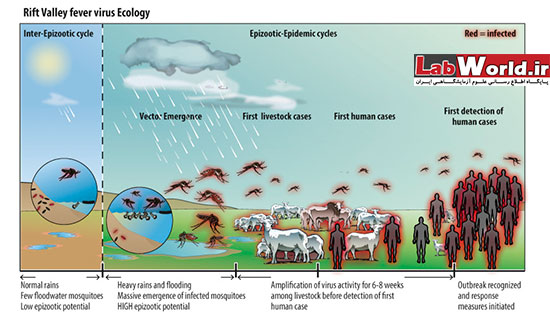

اقدامات سازمان بهداشت جهانی
WHO برای همه گیری بیماری در 2016 نیجر یک تیم چند بخشی شامل اعضای وزارت بهداشت خدمات دامپزشکی و... را فرستاد.
سازمان غذا و کشاورزی سازمان ملل، سازمان جهانی سلامت حیوانات وwho روی سلامت حیوانات و انسان همکاری میکنند.
منابع
Outbreak news. Rift Valley fever, Mauritania. Weekly Epidemiol Rec. 2012 Nov 9; 87(45):438.
World Organisation for Animal Health (OIE). OIE-Listed diseases, infections and infestationsin force in 2014.
http://www.oie.int/en/animal-health-in-the-world/oie-listed-diseases-2014/
Chevalier V. Relevance of Rift Valley fever to public health in the European Union. Clin Microbiol Infect. 2013 Aug; 19(8):705-doi: 10.1111/1469-0691.12163.
World Organisation for Animal Health (OIE). Rift Valley fever, Botswana [Internet]. 2014 [cited 2014 Aug 7]. Available from: http://www.oie.int/wahis_2/public/wahid.php/Reviewreport/Review?page_refer=MapEventSummary&reportid=16068 - See more at: http://ecdc.europa.eu/en/healthtopics/rift_valley_fever/pages/annual-epidemiological-report-2016.aspx#sthash.NrBvukRU.dpuf
Dik B, Yagcı S, Linton YM (2006) A review of species diversity and distribution of
Culicoides Latreille, 1809 (Diptera: Ceratopogonidae) in Turkey. J Nat Hist. 40: 1947–1967.
Linthicum KJ, Anyamba A, Tucker CJ, Kelley PW, Myers MF, Peters CJ (1999) Climate and satellite indicators to forecast Rift Valley fever epidemics in Kenya. Science. 285: 397–400.
Turrel MJ, Bailey CL, Beaman JR (1998) Vector competence of a Houston, Tex-as strain of Aedes albopictus for Rift Valley fever virus. J Am Mosq Cont Assoc. 4: 94–98.
Department of internal medicine, College of Veterinary Medicine , University of Basrah, Basrah, Iraq
Seroepidemiological Study of West Nile Virus and Rift Valley Fever Virus in Some of Mammalian Species (Herbivores) in Northern Turkey
SGOT یا AST یا آسپارتات آمینوترانسفراز آنزیمي در سلول هاي سراسر بدن است، اما بيشتر در قلب و کبد و تا حد کمتری در کلیه ها و ماهیچه یافت می شود. در افراد سالم، سطح AST در خون پایین است. هنگامی که سلول های کبد یا عضله آسیب می بینند، AST را داخل خون آزاد می کنند. به همين دليل AST یک آزمایش مفيد برای تشخیص آسیب کبدی است.
SGPT یا ALT یا آلانین آمینوترانسفراز آنزیمی است که بیشتر در سلول های کبد و کلیه یافت مي شود؛ مقادير بسیار کوچکتر آن نیز در قلب و عضلات یافت مي شود. در افراد سالم، سطح ALT در خون پایین است. زمانی که کبد آسیب دیده است، معمولا قبل از آن كه علائم بارزتر آسیب کبدی مانند زردی رخ دهد، ALT داخل جریان خون آزاد مي شود. این امر ALT را يك آزمایش مفید برای تشخیص آسیب کبدی مي سازد.
علت درخواست آزمایشات SGPT و SGOT
تست های آسپارتات آمینوترانسفراز یا AST; SGOT و آلانین آمینوترانسفراز یا ALT; SGPT برای تشخیص آسیب کبدی و / یا کمک به تشخیص بیماری کبدی است. وقتی که پزشک فکر می کند بيمار دارای علائم اختلال کبدی است. برخی از این علائم عبارتند از: ضعف، خستگی، از دست دادن اشتها، تهوع، استفراغ، تورم و / یا درد شکم، یرقان، ادرار تیره، مدفوع رنگی روشن، خارش و... . که این آزمایش به صورت نمونه خون از ورید بازو انجام میگیرد.
برای انجام این آزمایش آمادگي خاصی برای بیمار لازم است؟
آمادگي خاصي لازم نيست؛ عدم انجام ورزش سنگين
موارد افزایش AST و ALT
AST: داروهای سمی براي کبد، سیروز و اعتیاد به الکل، پانكراتيت حاد و یا حتی ورزش سنگين، ممکن است سطح AST را افزایش دهد. تزریق دارو به بافت ماهیچه اي ممکن است سطح AST را افزایش دهد.
ALT: خوردن خيلي زياد غذاهای حاضري (fast-food) می تواند باعث افزایش خفیف در ALT، به علت آسیب کبدی شود. علل دیگر افزایش متوسط ALT شامل انسداد مجاری صفراوی، سیروز (معمولا ناشی از هپاتیت مزمن یا انسداد مجرای صفراوی) و تومور در کبد است. صدمه به اندام هايي نظيرعضلات قلب و اسکلتی، می تواند سبب افزايش اندک ALT شود. تزریق دارو به بافت ماهیچه ای، پانكراتيت حاد و یا حتی ورزش سنگين، ممکن است سطح ALT را افزایش دهد.
موارد کاهش AST و ALT
بارداری ممکن است سطح AST را کاهش دهد.
طریقه ی آزمایش
امروزه این آزمایش با استفاده از دستگاه های اتوآنالایزر آزمایشات بیوشیمی انجام می گیرد. بدین صورت که خون تهیه شده از بیمار ابتدا سرم بیمار از خون توسط سانتریوفیوژ، جدا می شود و سرم خون به دستگاه اتوآنالایزر داده شده و با دستگاه با استفاده از برنامه ی از قبل تعیین شده، مقدار دقیق AST و ALT را به صورت جداگانه محاسبه می نماید.
تفسیر نتایج
ALT اغلب همراه با آسپارتات آمینوترانسفراز (AST) یا به عنوان بخشی از پانل کبد براي غربالگري و / یا کمک به تشخیص اختلالات کبدی درخواست مي شود. ALT و AST دو تا از مهمترین تست ها برای تشخیص آسیب کبدی در نظر گرفته مي شود، اگر چه ALT از AST اختصاصي تر است.
ارزش ALT اغلب در مقایسه با نتایج آزمايش های دیگر مانند آلکالین فسفاتاز (ALP) پروتئین تام و بیلی روبین برای کمک به تعیین نوع بیماری کبدی به كار مي رود.
ALT برای پايش درمان افراد مبتلا به بیماری کبدی و بررسي مؤثر بودن آن استفاده مي شود و ممکن است به تنهايي یا همراه با تست های دیگر برای این منظور درخواست شود.
سطح ALT در هپاتیت مزمن خيلي بالا نيست، اغلب کمتر از 4 برابر بالاترین سطح نرمال است. در هپاتیت مزمن، ALT بین حد نرمال و افزایش كم، متفاوت است.
در بيشتر بیماری های کبدی، سطح ALT بالاتر از AST است و در نتيجه نسبت AST / ALT پایین خواهد بود. چند مورد استثناء وجود دارد. نسبت AST / ALT معمولا در هپاتیت الکلی، سیروز و جراحت ماهیچه ای افزایش مي يابد.
AST ممکن است پس از حمله های قلبی و آسیب های عضلانی، به درجه بسیار بیشتر از ALT افزايش يابد. سطح AST در هپاتیت مزمن خيلي بالا نيست، اغلب کمتر از 4 برابر بالاترین سطح نرمال است. در هپاتیت مزمن، AST بین حد نرمال و افزایش كم، متفاوت است.
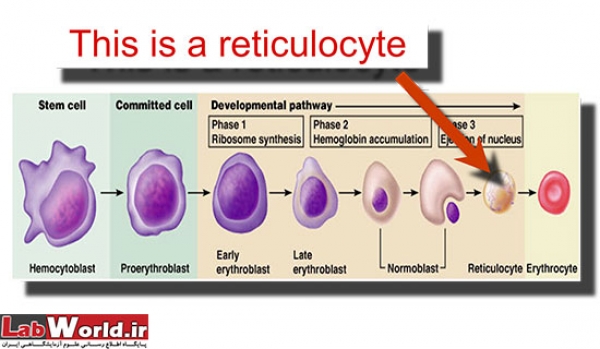
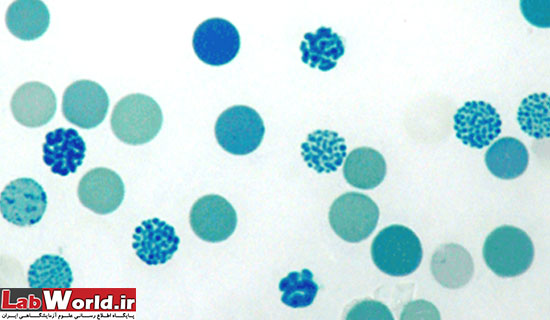
رتيکولوسيت ها گلبولهای قرمز نابالغ حاوی باقيمانده های اسيد ريبونوکلئيک ريبوزومی هستند که به تازگی از مغز استخوان آزاد شده اند . ويژگی ريبوزوم ها ، ايجاد واکنش با رنگهای قليائی خاص مثل آزور B ، بريليانت کرزيل بلو يا نيو متيلن بلو (NMB) و تشکيل رسوبی بصورت گرانول يا فيلامانت آبی يا بنفش می باشد . اين واکنش فقط با رنگهای حياتی و در نمونه های فيکس نشده صورت می گيرد. به علت زنده بودن سلول ها هنگام رنگ آميزی، به اين نوع رنگ آميزی، رنگ آميزی حياتی اطلاق می گردد.
مراحل مختلف بلوغ رتيکولوسيت ها با توجه به مشخصات مرفولوژيکی، قابل شناسايی می باشند. نابالغ ترين رتيکولوسيت ها حاوی بيشترين مقدار مواد رسوبی ، و بالغ ترين آنها فقط دارای چند جز يا رشته کوتاه از اين مواد مي باشند. بر اين اساس ، رتيکولوسيت ها به چهار گروه تقسيم می شوندکه گروه1 دارای کلامپ رتيکولوم و گروه 4 حاوی چند گرانول کوچک می باشند. گروه 2 و3 نيز از لحاظ مرفولوژی بين اين دو گروه قرار می گيرند. چون اکثر رتيکولوسيت هايی که در خون محيطی ديده می شوند از گروه4 هستند، شناسايي دقيق رتيکولوسيتها اثر قابل توجهی بر روی صحت شمارش اين سلولها دارد . بنابراين گلبولی می بايست به عنوان رتيکولوسيت شمارش گردد که دارای هسته نبوده و داخل آن دو يا چند قطعه از رسوب آبی رنگ ، که همان RNA ريبوزومی است، ديده شود.
رتيکولوسيتها در رنگ آميزی معمولی ( با رنگ های گروه رومانوفسکی)، بدليل ترکيب بازوفيلي سيتوپلاسم و اسيدوفيل هموگلوبين حالت بازوفيل منتشری پيدا کرده و به بصورت "پلی کروماتيک" مشاهده می گردند . اين پديده بطور معمول در رتيکولوسيتهای نابالغ که دارای بيشترين ميزان RNA هستند،ديده مي شود .
رنگ آميزی
1-تهيه محلول رنگ
رنگ توصيه شده در مراجع معتبر بين المللی نيو متيلن بلو می باشد که به صورت تجاری به نام رنگ رتیکولوسیت قابل تهیه است. برای تهيه محلول رنگ، می بايست 1/0 گرم رنگ نيومتيلن بلو (NMB يا آزور B خالص را در 100 ميلی ليتر بافر فسفات ايزو اسموتيک با 6.5=PH حل نمود). برای ساخت بافر ذکر شده از محلولهای زير استفاده می شود:
A: NaH2PO4 , 2H2O 23.4g/L (150mmol/L)
B: Na2HPO4 21.3 g/L (150mmol/L)
در صورتيکه 51 ميلی ليتر از محلول A با 35 ميلی ليتر از محلول B مخلوط گردد ، PH بافر حاصل ، 6.5 خواهد بود .
رنگ را ميتوان در100 ميلی ليتر سيترات سالين نيز حل کرد که برای تهيه سيترات سالين ، يک حجم سيترات سديم 30 گرم در ليتر با 4 حجم کلريد سديم 9 گرم در ليتر مخلوط می شود.
محلول رنگ را می بايست درون شيشه ای قهوه ای رنگ ريخته و در مدت 24 ساعت به دفعات تکان داد. اين محلول در دمای 6-2 درجه سانتيگراد قابل نگهداری می باشد. در اين دما، نيمه عمر رنگ حدود يک ماه است. هر بار قبل از استفاده، بايد حجم مورد نياز از رنگ را به منظور خارج نمودن هر گونه ذره اضافی يا رسوب، با کاغذ صافی فيلتر نمود.
2-روش رنگ آميزی
برای رنگ آميزی بايد دو يا سه قطره رنگ NMB را با پيپت پاستور داخل لوله شيشه ای يا پلاستيکی به ابعاد 10×75 ميلی متر ريخته و به همين حجم، خون حاوی ضد انعقاد EDTA به آن اضافه کرده و پس از مخلوط کردن به مدت 15 تا 20 دقيقه در دمای 37 درجه نگهداری نمود . قبل از تهيه گسترش می بايست لوله را به آرامی تکان داد تا گلبولهای قرمز مجددا به حالت سوسپانسيون درآيند. گسترش ها پس از تهيه و خشک شدن، بدون فيکساسيون و انجام رنگ آميزی ديگری،توسط ميکروسکوپ قابل بررسی می باشند .
حجم دقيق خونی که به محلول رنگ اضافه می شود بستگی به تعداد گلبولهای قرمز دارد . در موارد آنمی، مقدار خون بيشتر و در پلی سيتمی، مقدار خون کمتری ، نسبت به حالت طبيعی ، می بايست با رنگ مخلوط شود .
در يک گسترش مناسب ، ريبوزوم رتيکولوسيت ها به رنگ آبی در آمده و سلولهای بالغ در سطح لام به شکل سايه های کمرنگ آبی مايل به سبز ديده می شوند .
رنگ آميزی و شمارش رتيکولوسيت خون در شرايطی که نمونه بعد از نمونه گيری در دمای 6-2 درجه نگهداری شود تا 24 ساعت امکانپذير می باشد . با گذشت 8-6 ساعت از زمان نمونه گيری و ماندن خون در حرارت آزمايشگاه ، رتيکولوسيت ها به تدريج بالغ شده و به گلبول قرمز بالغ تغيير مي يابند که اين امر بطور کاذب موجب کاهش درصد رتيکولوسيت ها می گردد. بنابراين توصيه می شود شمارش رتيکولوسيت بلافاصله بعد از جمع آوری نمونه انجام شود.
نحوه شمارش و گزارش درصد رتيکولوسيت
برای شمارش و تعيين درصد رتيکولوسيت ، گسترش نبايد خيلی نازک تهيه شده باشد و محلی از گسترش جهت شمارش انتخاب شود که سلولها به خوبی رنگ شده و روی هم نيز قرار نگرفته باشند . برای تعيين درصد رتيکولوسيت ها از عدسی شيئ روغنی و در صورت امکان از عدسی های چشمی دارای ديافراگم قابل تنظيم استفاده ميشود. تعداد گلبولهای قرمزی که بايد مورد ارزيابی قرارگيرند رابطه معکوس با تعداد رتيکولوسيت ها دارد. بنابراين به منظور افزايش دقت در شمارش ، هرچه تعداد رتيکولوسيت ها کمتر باشد می بايست تعداد گلبولهای قرمز بيشتری مورد بررسی قرارگيرند و بالعکس.
مقادير مرجع
در بزرگسالان سالم شمارش رتيکولوسيت 1.5-0.5 درصد و در نوزادان 6-2 درصد می باشد که تا انتهای هفته دوم زندگی، به ميزان بزرگسالان تنزل می يابد.
افتراق رتيکولوسيت ها از ديگر انکلوزيونهای گلبولهای قرمز
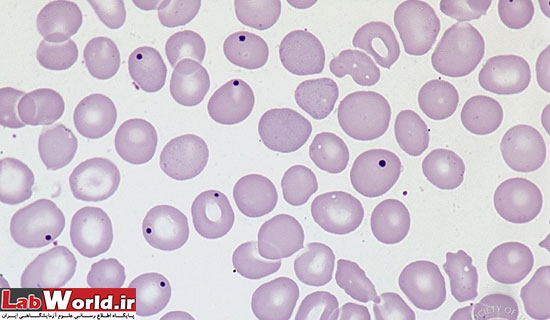
انکلوزيونهای ديگری مثل هاينز بادی Hb H، هاول ژولی بادی و اجسام پاپن هايمر در تشخيص افتراقی با رتيکولوم رتيکولوسيت ها قرار می گيرند که در جدول زير مشخصات هريک آمده است.
در بين اين انکلوزيونها، مشکل عمده اجسام هاينز هستند که هر چند در رنگ آميزی NMB به رنگ آبی روشن تری مشاهده شده و عمدتا در حاشيه و نزديک به غشا سلول قرار ميگيرند ولی تفکيک آنها از دانه های ريبوزومی بسيار مشکل است. برای برطرف کردن اين مشکل می توان اسمير رنگ شده رتيکولوسيت را با متانول فيکس کرد که اين امر موجب بی رنگ شدن اجسام هاينز شده ولی تاثيری بر روی رتيکولوسيت ندارد.
جدول مشخصات ظاهری انکلوزيون های مختلف گلبول قرمز در رنگ آميزی روش NMB
| نام | ماهیت | مشخصات |
|
رتيکولوم رتيکولوسيت |
RNA ريبوزومی | رشته های رتيکولوم يا گرانول های کوچک پراکنده |
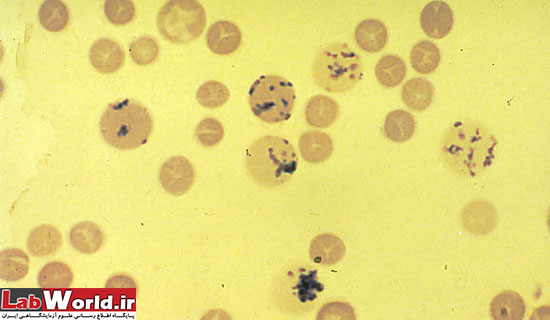 |
||
| نام | ماهیت | مشخصات |
|
پاپن هايمر |
انکلوزيون حاوی آهن | يک يا بيشتر گرانول آبی رنگ با تمايل به حاشيه سلول که از رتيکولوم ، تيره تر رنگ می گيرند |
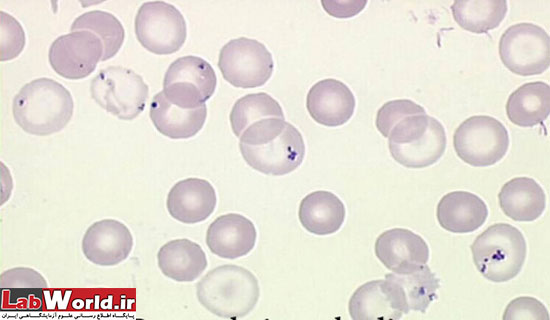 |
||
| نام | ماهیت | مشخصات |
|
هاينز بادی |
هموگلوبين دناتوره | بزرگتر از پاپن هايمر با شکل نامنظم ، آبی کمرنگ ، معمولا چسبيده به غشا سلول ، که گاهی باعث برآمدگی غشا به بيرون می گردد |
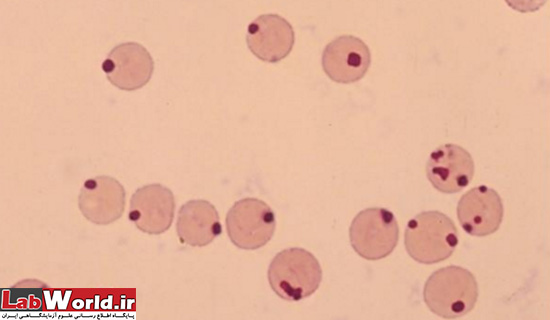 |
||
| نام | ماهیت | مشخصات |
|
هاول ژولی بادی |
DNA | بزرگتر از پاپن هايمربا شکل منظم، آبی کمرنگ که با فاصله از غشا سلول قرار می گيرند |
 |
||
| نام | ماهیت | مشخصات |
|
Hb H |
تترامر زنجيره ß هموگلوبين | بصورت متعدد (multiple) و گرد ،به رنگ آبی-سبزکه به سلول ظاهر توپ گلف می- دهد، معمولا با انکوباسيون کوتاه مدت مشخص نمی گردد و برای شکل گيری نيازمند زمان است |
 |
||
References:
1-H44-A methods for Reticulocyte counting(Flow Cytometry and Supravital Dye); Approved Guideline, NCCLS VOL.17 NO.18
2-Dacie and Lewis PRACTICAL HAEMATOLOGY, TENTH EDITION
ناشتا بودن قبل از انجام آزمایش خون بسیار مهم و ضروری میباشد و در دقیق بودن جواب آزمایش تأثیر زیادی دارد. در ادامه علاوه بر ذکر ساعات ناشتایی برای هر آزمایش، به بررسی علل های ناشتایی و نکات لازم قبل از آزمایش می پردازیم.
چرا باید ناشتا باشیم؟
زمانی که غذایی را میخوریم، بدن شروع به تجزیه مواد غذایی کرده و سپس این مواد از طریق رگها وارد جریان خون میشوند.
از آنجایی که خون مورد آزمایش از هر نظر (میزان قندخون، ترکیبات موجود در خون و …) مورد بررسی قرار میگیرد، بنابراین ناشتا نبودن به هنگام دادن خون میتواند بر روی جواب آزمایش تأثیر منفی گذاشته و پزشک مربوطه را در تشخیص درست و دقیق، دچار اشتباه نموده و سبب شود پزشک برداشت نادرستی از عملکردهای فیزیولوژیک فرد داشته باشد.
آزمایشات روتین و شرایط ساعات ناشتایی آنها
1- تست CBC (شماش سلولهای خونی): نياز به ناشتايى ندارد و آمادگی خاصی ندارد و در هر زمان قابل انجام است.
2- تست FBS (قند خون ناشتا) :قند خون حدودا ٢ ساعت پس از آخرين وعده غذايى ، كاهش مي يابد، با اين وجود بايد حتما از 8 تا 10 ساعت قبل ناشتا باشيد.
3- تست تري گليسريد : بايد 12 تا 14 ساعت قبل آن ناشتا باشيد، آخرين وعده غذايي تان نيز بايد سبك باشد.اما رژيم غذايى خود را در چند روز اخير تغيير ندهيد تا پزشك بتواند در مورد الگوى غذاييتان تصميم بگيرد.
4- تست سديم، پتاسيم، كلسيم، فسفر: رعايت حدودا 4 ساعت ناشتايي توصيه مي شود،اما ناشتایی اجبارى نيست.
5- تست كليه ( BUN / CR ) : این تست ها نياز به ناشتايى ندارد.
6- تست اسيد اوريک: برای این تست چهار ساعت ناشتايى توصيه مي شود و باید از خوردن گوشت زياد قبل آزمايش خوددارى كنيد.
7- تست AST / ALT : این تست ها جز تست های کبدی بوده و نياز به ناشتايى ندارد.
8- تست آلكالن فسفاتاز : برای انجام این تست بايد حداقل 8 ساعت ناشتا باشيد به اين دليل كه يكي از ايزوآنزيم هاي اين تست، روده اي مي باشد.
9- تست بررسي آهن خون: از ٢ روز قبل، باید ازمصرف ويتامين B12 و مكملهاى آهن خوددارى كنيد. برای این تست حدودا ٤ ساعت ناشتايى توصيه مي شود، اما اجبارى نيست.
10- تستهاى تيروئيدی: تست های تیروئیدی بسیار زیاد هستند که هیچ کدام نياز به ناشتايى ندارند.
11- تست ESR / CRP: این دو تست نياز به ناشتايى ندارند، اما مصرف داروهاى ضدالتهاب مثل NSAID و استامينوفن نتيجه را تحت تاثير قرار مي دهند.
12- تست PT /PTT /INR : هیچ کدام از این تست ها نياز به ناشتايى ندارند.
13- تست هموگلوبين A1c : این تست که میزان هموگلوبین خون را طی 2-3 ماه اخیر نشان می دهد نیاز به ناشتایی و آمادگی خاصی ندارد.
بایدها و نبایدهای قبل از انجام آزمایش خون
- با نوشیدن آب فراوان، بدن خود را سیراب نگه دارید.
- اگر پزشک مربوطه به شما توصیههایی قبل از انجام آزمایش داشته، حتماً انجام دهید.
- لازم به ذکر است که خوردن داروهای زیر قبل از انجام آزمایش مجاز نمیباشد:
کورتیکواستروئید، استروژن و یا آندروژن، قرصهای ضدبارداری، قرصهای ادرارآور، داروهای ضدافسردگی، برخی از آنتیبیوتیکها و همچنین نیاسین.
قبل از آزمایش قند خون چه چیزهایی را نخوریم؟
انجام آزمایشات خون ضروری است و هر فردی در طول زندگی خود مجبور میشود حداقل یکبار و یا بیشتر آن را انجام دهد. با توجه به نوع آزمایش خونی که انجام میدهید لازم است از خوردن و آشامیدن مواد غذایی خاصی خودداری کنید تا جواب آزمایش دقیق و درستی داشته باشید. در برخی موارد ممکن است لازم باشد از خوردن و آشامیدن هر نوع ماده غذایی قبل از انجام آزمایش خودداری کنید و در برخی موارد دیگر نیز ممکن است مجاز باشید که برخی مواد غذایی را بخورید.
در اینجا برخی از مواد غذایی و نوشیدنیها که قبل از انجام آزمایش قند خون باید از آنها اجتناب کرد، ذکر میشوند.
* قندخون به مقدار بسیار زیادی تحت تأثیر مواد غذایی کربوهیدراتدار میباشد و یکی از بدترین مواد قندی حاوی کربوهیدرات، نوشابههای گازدار میباشند، بنابراین از مصرف آنها قبل از انجام آزمایش خون خودداری کنید.
* از آنجایی که آبمیوههای صنعتی حاوی مقادیر زیادی کربوهیدرات، قند مصنوعی و طعمدهندهها میباشند، لذا از خوردن آنها قبل از انجام آزمایش خون باید اجتناب کرد. کربوهیدرات بالا و همچنین قند فراوان موجود در آبمیوههای مصنوعی باعث خنثی کردن اثر انسولین در بدن شده و در نتیجه جواب آزمایش به دست آمده ارزش چندانی نخواهد داشت. لذا از نوشیدن آبمیوههای مصنوعی قبل از انجام آزمایش خون خودداری کنید.
* قهوه به خودی خود مشکلی ایجاد نمیکند، بلکه قند و خامه موجود در اکثر قهوههای آماده مشکلساز میباشد. دقیقاً مانند آبمیوههای غیرطبیعی، خامه و قند فراوان موجود در قهوههای آماده سبب خنثی شدن عملکرد انسولین و در نتیجه بیارزش بودن جواب آزمایش میگردد، بنابراین اگر میخواهید قبل از انجام آزمایش خون، قهوه میل کنید بهتر است سه ساعت قبل از انجام آزمایش و البته قهوه خالی میل کنید تا جواب دقیقتری داشته باشید.
* سایر مواد قندی: بهتر است از خوردن غلات بدون سبوس قبل از انجام آزمایش قندخون خودداری کنید. همچنین از خوردن سایر مواد غذایی که حاوی قند فراوان هستند، مانند انواع شیرهها (شیره انگور) و انواع طعمدهندهها که کربوهیدرات بالایی دارند، خودداری کنید.
قبل از آزمایش کلسترول خون چه چیزهایی را نخوریم؟
* برای آزمایش کلسترول خون، ناشتا بودن امری ضروری نيست. بهتر است برای انجام آزمایش کلسترول خون، از پزشک مربوطه و یا آزمایشگاهی که قرار است در آنجا آزمایش انجام شود سۆال کنید که مدت زمان ناشتا بودن برای انجام آزمایش باید چند ساعت باشد. بعضی اوقات مدت زمان ناشتا بودن 6 تا 8 ساعت و در برخی موارد تمام طول شب (از شب تا صبح) باید ناشتا بود و در مواردی نیز زمان ناشتا بودن به 12 ساعت میرسد.
بهتر است از جویدن آدامس نیز در طول مدت ناشتایی خودداری کنید
* سعی کنید به گونهای برنامهریزی کنید که آزمایش کلسترول خون را صبح زود انجام دهید، به ویژه اگر از شما خواسته شده که 12 ساعت قبل از انجام آزمایش ناشتا باشید، در این صورت میتوانید ساعت 6 و یا کمی دیرتر شام خود را خورده و صبح زود بیدار شده، به آزمایشگاه رفته و آزمایش خون بدهید.
* به آنچه که چند روز قبل از انجام آزمایش میخورید نیز دقت کافی داشته باشید. از خوردن گوشت قرمز، تخممرغ و سایر مواد غذایی که حاوی چربی و کلسترول بالایی میباشند، خودداری کنید. در این صورت میتوانید امیدوار شوید که جواب آزمایش دقیقی خواهید داشت.
* اگر مجبور هستید که به توصیه پزشک مربوطه، هر چند وقت یکبار آزمایش کلسترول خون انجام دهید، رژیم غذایی خود را تغییر ندهید، زیرا پزشک با توجه به رژیم غذایی روزمره شما میتواند تشخیص دهد که چرا کلسترول خون شما بالا میباشد.
از پزشک و یا آزمایشگاه مربوطه بپرسید که آیا محدودیتی در خوردن قهوه دارید یا خیر، زیرا در برخی موارد شما اجازه دارید که قهوه بخورید حتی اگر در ساعتهای ناشتایی باشید.
چند نکته
در مدت زمانی که ناشتا هستید، از انجام ورزش خودداری کنید.
به جز آب از سایر نوشیدنیها خودداری کنید.
بهتر است از جویدن آدامس نیز در طول مدت ناشتایی خودداری کنید.
رعایت نکردن هر یک از این عوامل میتوانند بر روی جواب دقیق آزمایش تأثیر گذاشته و در نتیجه نتایج مطلوبی به دست نیاید.
توصیههای پزشک را رعایت کنید
از آن جایی که با یک آزمایش خون، چندین فاکتور (کلسترول، قند، تریگلیسیرید و …) با هم اندازهگیری میشود و برخی از آزمایشها نیازمند 8 ساعت ناشتایی و برخی دیگر نیازمند 12 ساعت ناشتایی هستند و یا برخی دیگر ناشتا بودن در آنها ضروری نمیباشد، لذا توصیههای پزشک مربوطه را در مورد مدت زمان ناشتا بودن قبل از انجام آزمایش خون جدی گرفته و اگر لازم است از خوردن آب نیز خودداری کنید.
در این مطلب به تدابير لازم به منظور ايمن شدن پسماندهاي زيستی و تقسیم بندی آنها پرداخته می شود.
سه روش به منظور بي خطر كردن پسماندهاي زيستي ممكن است استفاده شود.
1) اتوكلاو كردن
اتوكلاو كردن يكي از مناسبترين و ساده ترين روشها است زيرا عموماً در تمامي آزمايشگاههاي تحقيقاتي و طبي موجود است.
تمام پسماندهاي زيستي بايد حداقل به مدت 90 دقيقه و در دماي 121 درجه سانتی گراد در اتوكلاو قرار داده شود و سپس به شيوه صحيح معدوم گردد.
2) سوزاندن
سوزاندن روشي ديگر براي معدوم كردن پسماندهاي زيستي است. براي اين منظور هماهنگي با ساير واحدهاي مسئول در اين زمينه لازم است.
3) گندزدايي شيميايي
از اين روش براي پسماندهاي زيستي مايع استفاده مي شود.

تقسيم بندي پسماندهاي زيستي و تدابير لازم براي امحاء آنها
1) وسايل نوك تيز و برنده
اين دسته شامل سوزن ها- سرنگهايي كه سرسوزن آنها جدا نمي شود، لوله هاي موئين- لام و لامل، تيغه جراحي و شيشه هاي شكسته اي كه به پسماندهاي زيستي آغشته شده اند مي باشد.
اين پسماندها بايد در جعبه هاي غيرقابل نفوذ ريخته شوند و قبل از معدوم كردن به روش مناسب مانند اتوكلاو كردن استريل شوند.
2) پي پت ها
پي پت هايي كه با آنها عوامل عفوني يا مايعات بدن برداشته شده، بايد در ظرف مخصوص پي پتهاي عفوني گذاشته شود، و براي استريل كردن در داخل كيسه هاي مناسب اتوكلاو قرار گيرد و بعد از سترون سازي به شيوه صحيح معدوم شود.
در صورتيكه پي پت يا نوك سمپلر با عوامل عفوني آغشته نباشد بايد آنها را در ظرف غيرقابل نفوذ قرار داده و به شيوه صحيح معدوم كرد. (احتياج به اتوكلاو كردن نيست.
3) پسماندهاي ميكروبي
اين گروه شامل كشت هاي ميكربي و عوامل اتيولوژيك ذخيره شده مي باشد.
ظروف كشت را بايد در كيسه هاي قابل اتوكلاو كردن گذاشته و قبل از معدوم كردن استريل كرد.
پسماندهاي مايع ميكروبي را بايد قبل از وارد كردن به فاضلاب، يا استريل كرد و يا بوسيله گندزدايي شيميايي (سفيد كننده خانگي) بي اثر نمود.
4) نمونه هاي خوني، مايعات ديگر بدن وكشت بافتهاي انساني
اين نمونه ها بايستي حتماً در كيسه هايي با قابليت اتوكلاو شدن قرار گيرد و قبل از معدوم شدن اتوكلاو گردد.
5) پسماندهاي كشت بافت
تمام پسماندها بايد در كيسه هايي با قابليت اتوكلاو شدن قرارگيرد و بعد از اتوكلاو شدن به شيوه صحيح معدوم گردد.
6) پسماندهاي بخش آناتومي و آسيب شناسي
اين نوع پسماندها شامل: اندامها، اعضاء قطع شده، لاشه حيوانات و ... مي باشد كه بايد به وسيله كوره مخصوص سوزانده شود.
تمام بافتهاي بزرگ جدا شده انساني بايد با هماهنگي مسئولين مربوطه به شيوه صحيح معدوم گردد.
7) شيشه هاي شكسته شده غير عفوني
پسماندهاي فوق بايد در جعبه هاي غير قابل نفوذ قرار گيرد و روي برچسپ آن قيد گردد كه (پسماندها غير عفوني است)، سپس به شيوه صحيح معدوم گردد.
8) پسماندهاي جامد عمومي
شامل دستكشهاي يك بار مصرف، گاز مصرف شده، كاغذ هاي بسته بندي، پارا فيلم و..... مي باشد كه غير آلوده اند، يا حداقل آلودگي را دارند.اين پسماندها احتياج به گندزدايي و سترون سازي قبل از معدوم كردن ندارند، اما بايد آنها را در كيسه هاي نايلوني محكم قرار داده و درب آن را كاملاً بسته و سپس معدوم كرد.