حشره شناسی پزشکی (4)
هنگامی که پشهای یک عامل بیماری را از فردی به دیگری انتقال میدهد، عامل عفونی باید تا زمان کامل شدن فرایند انتقال در داخل بدن پشه زنده بماند. اگر پشه انگل را هضم کند، چرخه انتقال پایان مییابد و انگل نمیتواند به میزبان بعدی برسد. انگلهای موفق منتقله از طریق پشهها، دارای ترفندهای جالبی برای دوری از برخورد پشه با آنها به عنوان غذا هستند. برخی در برابر آنزیمهای گوارشی داخل معده پشه مقاوم هستند؛ بیشتر آنها برای دوری از آنزیمهای گوارشی قوی که میتوانند به سرعت آنها از بین ببرد، هرچه زودتر راهی به خارج از معده پشه پیدا میکنند. انگلهای مالاریا در پشهها برای ۱۲-۹ روز زنده میمانند و در طول این مدت از چندین مرحله تکاملی اجباری عبور میکنند. ویروسهای انسفالیت در داخل پشه تا ۲۵-۱۰ روز زنده باقی میمانند و در این دوره انکوباسیون به تعداد خیلی زیادی تکثیر مییابد. مطالعات روی HIV به روشنی نشان داده است که ویروس ایدز به عنوان یک غذا برای پشه بوده و در هنگام خونخواری هضم و تجزیه میشود. در نتیجه پشهای که خون فرد آلوده به HIV را میخورد، آن خون را طی ۲-۱ روز هضم میکند و به صورت کامل هر ذره ویروسی که به طور بالقوه میتواند عفونت جدیدی را تولید کند را تخریب میکند. از آنجا که ویروس HIV زنده نمیماند تا بتواند تولید مثل کند و به غدد بزاقی پشه حمله کند، مکانیسمی که بیشتر انگلهای منتقله از طریق پشه برای رفتن از یک میزبان به میزبان بعدی استفاده میکنند، در مورد HIV امکانپذیر نیست.
پشهها ویروسهای HIV را به تعدادی که برای انتقال ایدز از طریق آلودگی کافی باشد، در هنگام خونخواری دریافت نمیکنند.
عوامل بیماریزای منتقله به وسیله حشرات که توانایی انتقال از یک فرد به فرد دیگر از طریق آلودگی قطعات دهانی دارند، باید در تعداد و سطح بسیار بالایی در جریان خون میزبان خودشان در گردش باشند. انتقال از طریق قطعات دهانی نیازمند ذرات عفونی به مقدار کافی برای شروع کردن یک عفونت جدید است. تعداد واقعی ذرات عفونی از یک بیماری به بیماری دیگر فرق میکند. ویروس ایدز (HIV) در سطح خیلی پایینی در خون جریان دارد ـ خیلی کمتر از سطح عامل هر بیماری شناخته شده دیگری که توسط پشهها منتقل میشود. افراد عفونی ندرتاً بیشتر از ۱۰ واحد از HIV در جریان خون دارد و ۷۰ تا ۸۰ درصد افراد آلوده به HIV دارای سطحی غیرقابل ردیابی از ویروس در خونشان هستند. محاسبات در مورد پشهها و HIV نشان داده است پشهای که خونخواریاش روی یک حامل HIV با ۱۰۰۰ واحد ویروس ایدز در گردش خون قطع و مختل شده باشد، دارای شانسی با احتمال ۱ به ۱۰ میلیون است تا بتواند تنها یک واحد HIV را به یک گیرنده غیر آلوده انتقال دهد. به صورت سادهتر، یک فرد غیر آلوده به HIV باید ۱۰ میلیون بار توسط پشههایی گزیده شود که خونخواری روی یک فرد آلوده به ایدز را آغاز کرده باشند تا وی بتواند تنها یک عدد HIV را از قطعات دهانی آلوده پشهها دریافت کند. با استفاده از همین محاسبات، حتی له شدن پشهای که تا حداکثر ظرفیت، خون حاوی ویروس ایدز را بلعیده باشد هم نمیتواند به سطوح مورد نیاز برای آغاز کردن عفونت نزدیک شود. به طور خلاصه، انتقال مکانیکی ایدز به وسیله پشههای آلوده به HIV خیلی دور از حدود احتمال به نظر میرسد. بنابراین هیچ یک از مکانیسمهای فرضی پیش گفته برای انتقال HIV به وسیله پشه عملی نمیباشد.
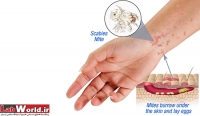
ادامه مطلب...بیماری گال(Scabies) ، یک بیماری زئونوز (مشترک بین انسان و حیوان) پوستی است که عامل آن مایت ها (Mites) از خانواده سارکوپتیده هستند و این مایت بدن ما را خانه ی خود میداند و با نقب زدن در زیر پوست و تغذیه از مواد لنفی زیر پوست در انسان یا حیوان باعث خارش پوست و راش، ایجاد ناراحتی و بی قراری، زخم وضایعات پوستی می شود. و حتی از طریق حیوانات خانگی و دام نیز میتواند به انسان منتقل شود. در ادامه بر بررسی دقیق این بیماری و عامل این بیماری می پردازیم.
طبقه بندی تاکسونومیک
مایت یک بندپای بسیار ریز است (میکروسکوپی) دارای 8 پا. در بسیاری از منابع متاسفانه عامل بیماری گال را کرم، یا حشره و... نامیدن که کاملا غلط است.
مایت ها جز فرمانرو جانواران راسته بندپایان شاخه آکارینا یا آکاری زیر شاخه کلیسراتا کلاس آراکانیدا (هشت پایان) و خانواده سارکوپتیده Sarcoptidae طبقه بندی می شوند. همانطور که ذکر شد فقط در راسته با حشرات مشترک هستند و از قسمت راسته از حشرات جدا می شوند.
بیولوژی مایت سارکوپتیده
مایت های عامل بیماری گال، واریته های مختلفی دارند.
• Sarcoptes scabiei var. Hominis
• S. s. var. bovis
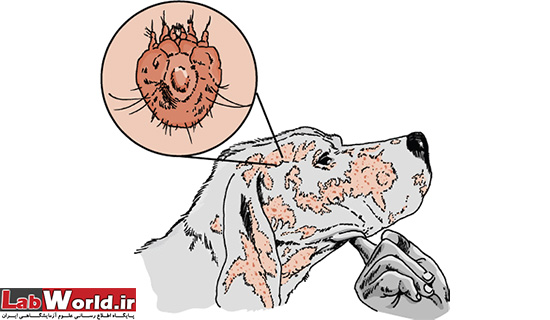
• S. s. var. canis
• S. s. var. caprae
• S. s. var. equi
• S. s. var. ovis
• S. s. var. suis
سگ مبتلا به گال
همانطور که ملاحظه می کنید این مایت میزبانان مختلفی دارد. مثلا S. s. var. canis در سگ باعث ایجاد کراس و دلمه در پوست میشود و میتواند از سگ به انسان انتقال یابد. و همینطور Notoedres cati در گربه معمولا قسمت های پنجه و گوش کراس ایجاد میکند. و همینطور در پرندگان، خرگوش، حیوانات اهلی و وحشی میتواند ایجاد کراس و مشکلات پوستی نماید.
از آن جهت این مایت اجباری نامیده می شود که این عامل در خارج از بدن میزبان نمیتواند زنده بماند و از بین می رود. جز بیماری هایی است که در جاهایی که به صورت دسته جمعی زندگی میکنند (زندان ها و آسایشگاه سالمندان) وجود دارد.
چگونه انتقال می باید؟
یک بیماری عموی واگیر در سراسر جهان است، تمام گروه های سنی، نژاد ها با شرایط اقتصادی اجتماعی مختلف، ممکن است درگیر این بیماری شوند و همه افراد حتی کسانی که بهداشت را رعایت میکنند میتواند دیده شود.
عامل بیماری از فرد آلوده (انسان یا حیوان) از طریق تماس طولانی (حداقل 10 دقیقه یا بیشتر) و یا فشردن دست در دست دادن ها میتواند از فرد آلوده به فرد سالم انتقال یابد. 2-3 هفته بعد از آلودگی خارش شروع میشود
معمولا در نواحی که ازدحام جمعیت است بیشتر دیده میشود. متاسفانه تشخیص دیر هنگام و درمان با تاخیر صورت میگیرد. نسبت شیوع در کودکان بالاست و جز بیماری های منتقله از طریق روابط جنسی نیز شناخته میشود.
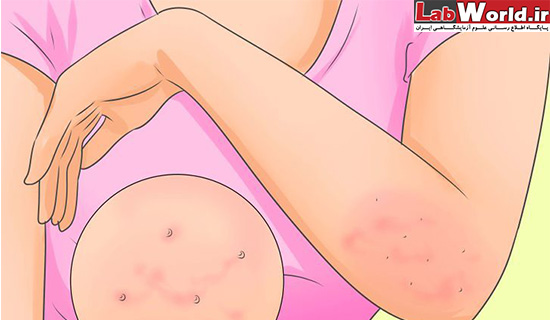
علائم و نشانه های بیماری گال
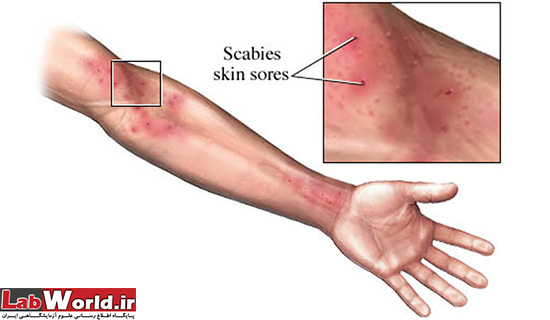
همانطور که گفته شد عامل این بیماری میزبان را خانه ی خود میداند و با نقب زدن و تعذیه از مواد لنفی، تخم گذاری و دفع فضولاتش در زیر پوست، باعث بروز باعث خارش پوست و راش، ایجاد ناراحتی و بی قراری، زخم وضایعات پوستی می شود.
بعد از ورود مایت از فرد آلوده به فرد سالم، خارش و علائم ممکن است دیده نشود اما فرد قادر به انتقال آلودگی است. خوشبختانه این مایت ها در محیط خارج از بدن میزبان قادر به زنده ماندن نمیباشند و به همین دلیل از طریق لباس و رخت خواب انتقال نمی یابد.
rash به خاطر واکنش آلرژی به دلیل وجود مایت، فضولات و تخم میباشد. با خاراندن پوست میتواند به دیگر نقاط بدن منتقل شود. زخم ها بسته به سن فرد متفاوت است. در بزرگسالان زخم ها بیشتر در نواحی تا شده بدن، مانند باسن و اندام های تناسلی، بین انگشتان دست و پا و خصوصا پوست زیر ناخن، زیر بغل، گردن، سطح پشتی پا به صورت پاپول خارش دار و پوست بیضه در آقایان و اطراف سینه در بانوان دیده بیشتر دیده میشود.
در اشخاصی که سیستم ایمنی ضعیفی دارند و اشخاص سالمند در تمام نقاط بدن به صورت زخم های اگزمایی خارش داد دیده میشود.
در کودکان علائم به صورت آشکار نیست و ممکن است به سختی تشخیص داده شود.
و در پوست میتوان نقب های مایت را مشاهده کرد که به صورت خط هایی برآمده قرمز رنگ اما در بعضی اشخصاص به سختی دیده میشود. در نقاطی که مایت در حین نقب زدن، مواد دفعی خود را رها میکند، به شکل پاپول و به شکل زخم جوش مانند و یا تاول مشاهده میشود.
عدم وجود نقب دلالت بر عدم آلودگی نیست.
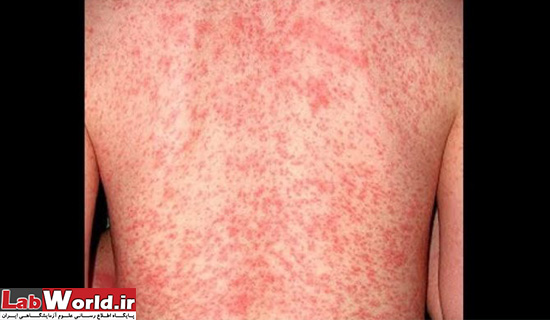
تصویر فوق گال نروژی که گال در سراسر بدن منتشر شده
گال نروژی چیست؟
در گال نروژی در اشخاصی بروز میکند که سیستم ایمنی ناقص دارند، راش دیده نمی شود گرچه ممکن است پوست کمی خارش داشته باشد. اما زخم هایی در اکثر نقاط بدن دیده میشود خصوصا در دست ها و بازو ها و مایت ها به تعداد هزاران عدد در نمونه برداری مشخص میشوند. این نوع در اشخاص مسنی که در آسایشگاه سالمندان زندگی میکنند دیده شده.
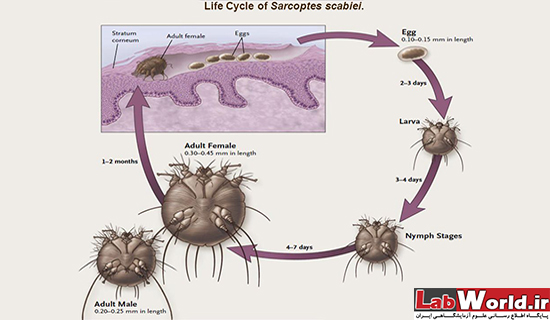
بیولوژی سارکوپتس اسکابئی
این بندپایان از مواد لنفی زیر پوست تغذیه می کنند و با حرکت خود زیر پوست نقب میزنند (کانال ایجاد میکنند) و زیر پوست نیز تخم گذاری می کند با آنکه طول عمر آنها حدود 4 تا 6 هفته است اما بعد مرگ مایت، بیماری به علت تخم گذاری هایی که در طول مسیر حرکت سارکوپتس ایجاد شده، ادامه دارد. تخم ها حداکثر بعد از 72 ساعت باز می شوند و سارکوپتس های جدید شروع به کانال زدن زیر پوست و تولید مثل و ایجاد خارش برای میزبان می شوند. نکته جالب این است که نمف های تازه خارج شده تا زمان بلوغ خود، دارای 3 جفت پا هستند و بعد از بلوغ جفت چهارم پا تشکل می شود.
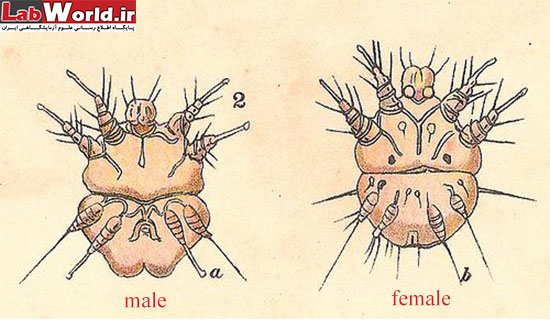
دو جنس سارکوپتس ماده در راست و نر در چپ. به تفاوت پاها در a و b توجه کنید.
در سارکوپتس در انتهای جفت پای اول و دوم بادکش وجود دارد و جفت پای سوم و چهارم در جنس های نر و ماده متفاوت است.
در جنس ماده جفت سوم و چهارم پا، فاقد بادکش است و موی بلند دارد و سطح پشتی بدن ماده خارهای مخروطی (Scales) و انتهای شکم خار های بلند قرار دارد. و در جنس نر جفت پای سوم بدون بادکش و دارای موی بلند است و جفت چهارم پا دارای بادکش است.
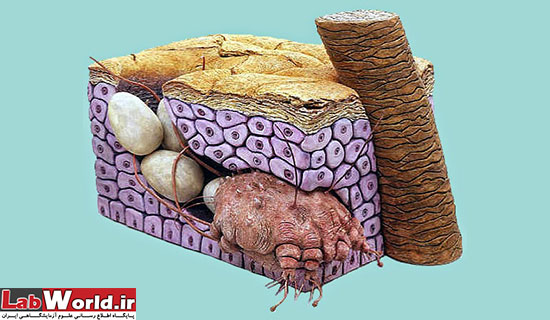
سارکوپتس اسکابئی در حال نقب زدن و تخم گذاری در زیر پوست
چگونه پوست را نقب میزند؟
سارکوپتس ها با وجود قطعات دهانی، کلیسرهای قیچی شکل، و پالپ نوک تیز وهیپوستوم مثلثی، ابزار لازم را برای سوارخ کردن و را دارا میباشد. باید توجه داشت سارکوپتس ها هرگز وارد قسمت های عمقی تر پوست و مویرگ ها ونمیشوند و فقط قسمت های شاخی پوست را هدف قرار میدهند.
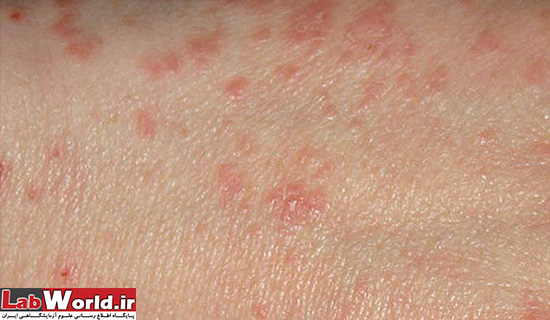
بیماری گال و اثر راش آن در پوست
تشخیص و آزمایشات
باید توجه داشت سارکوپتس به صورت قرینه در بدن نیست و ممکن است در قسمتی باشد و در قسمتی نباشد.
ink-test جوهر را از ابتدای نقب قرار میدهند و جوهر در طول نقب حرکت میکند و مسیر کانال را مشخص میکند.
روش Scrapings خراش دادن با تیغ بیستوری از نقب و پاپول و قرار داده قطعات پوستی خراش داده شده زیر میکروسکوپ. تشخیص های اولیه دیدن نقب و خوده مایت زیر میکروسکوپ دشوار بوده و نیاز به تجربه دارد.
درمان
درمان این بیماری متاسفانه طولانی بوده و گزارش هایی از مقاومت به برخی دارو ها گزارش شده. و دارو هایی به شکل شامپو، لوسیون و کرم وجود دارد.
Benzal benzoate, Tetmazol, Mitigal
دارو ها بسته به نوع و دستورالعمل و نسخه ی پزشک مصرف میشود اما نکات کلی در استفاده از این دارو ها وجود دارد که به برخی از آنها می پردازیم
دارو باید حتما بعد از استحمام و خشک کردن بدن استفاده شود و در نوع لوسیون و کرم به قسمت های آلوده بدن استعمال شود و نیازی به تعویض لباس قبلی وجود ندارد. بعد از شستشوی دست ها باید مجدد از کرم یا لوسیون به دست ها استفاده کرد.
خارش علیرغم درمان موفق ممکن است تا 3 هفته ادامه یابد و در طول این مدت نباید مصرف دارو را قطع کرد. خارش ها بعد از درمان میتواند به علت وجود فضولات مایت و یا سیستم ایمنی باشد. کودکان مبتلا به علت احتمال انتقال بیماری نباید به مدرسه بروند مگر اینکه یک هفته از استعمال هفته اول بیماری گذشته باشد.
بعد از درمان، آزمایش مجدد در شخص درمان شده ضروری است.
در نوع نروژی درمان های فوق جوابگو نیست و باید تحت نظر پزشک، درمان تخصصی تری انجام شود.
ادامه مطلب...
نام علمی (Zika virus) زیکا یک آربوویروس (ویروس منتقله از طریق بندپایان)، فلاویویروس است و با ویروسهای تب زرد، غرب نیل، چیکونگونیا و دنگو همخانواده است.
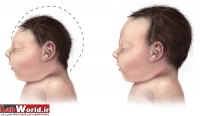
زیکا به خاطر ارتباط خطرناک آن با میکروسفالی موجبات نگرانی جهانی را فراهم آورده است. میکروسفالی یک اختلال عصبی است که باعث میشود نوزاد با سری که به طرز غیرعادی کوچک است به دنیا بیاید. این امر موجب مسائل رشدی شدید و غیرقابل جبران و بعضاً مرگ میشود.
زیکا، ویروسی برخاسته از جنگل زیکا
زیکا نام خود را از جنلگی به همین نام در اوگاندا گرفته است. این ویروس برای نخستین بار در سال ۱۳۲۶/ ۱۹۴۷ در بدن یک میمون کشف شد. اولین نمونه های انسانی ابتلا به ویروس را پنج سال بعد یعنی در سال ۱۳۳۱/ ۱۹۵۲ شناسایی کردند که منشا نخستین اپیدمی سال ۱۳۸۲/ ۲۰۰۷ در جزایر یاپ (Yap) واقع در میکرونزی (اقیانوس آرام) بود.
سال ها این تصور وجود داشت که این ویروس فقط در آفریقا و آسیا وجود دارد، چون پشه های ناقل آن در این مناطق جولان می دادند، اما زیکا از سال های ۲۰۱۳ و ۲۰۱۴ (۱۳۸۲ و ۱۳۸۳) در جزایر پولی نزی فرانسه و سپس از ماهی ۲۰۱۵ (اردیبهشت ۱۳۹۴) در برزیل و دیگر کشورهای آمریکای جنوبی در حال انتشار است.
چگونه منتشر می شود؟
باز هم پای پشه ها در میان است. پشه هایی پنج میلیمتری از نوع آئدس (به طور دقیق آئدس اجیپتی Aedes aegypti و آئدس آلبوپیکتوس Aedes albopictus) که عامل انتشار ویروس های دیگری مانند ویروس دنگی و چیگونگونیا نیز هستند. اگر پشه فرد آلوده به ویروس زیکا را گزش نماید، آلوده و چند روز بعد تبدیل به ناقل ویروس می شود و در صورت نیش زدن فرد سالم ویروس را به او منتقل می کند. زمانی که ویروس در خون فرد باشد، یعنی سه تا ۱۰ روز بعد از نیش زدن پشه، این فرد «عامل آلوده کننده پشه ها» محسوب می شود. بنابراین در این دوره فرد آلوده باید از قرار گرفتن در معرض پشه ها خودداری کند، در غیر این صورت پشه های بیشتری آلوده شده و این سیکل انتقال ادامه پیدا می کند.
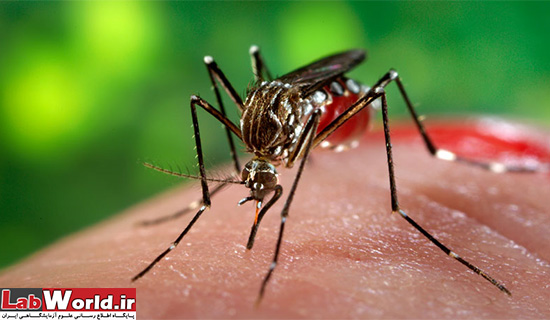
پشه انتقال دهنده این ویروس از گونه Aedes Aegypti ( آئدس آئِژیپتی ) «حشره مصری» منتقل می شود که ناقل بیماریهای دیگری از جمله تب زرد و تب دنگی نیز هست و در ایران هم وجود دارد.
تغذیه پشهها از خون بیماران ویروس را به آنان منتقل میکنند. ویروس در پشهها بیماری ایجاد نمیکند. گزش افراد سالم بهوسیله پشه ناقل ویروس بیماری را به آنان منتقل میکند.
کشورهای آلوده کدام اند؟
انتشار این ویروس تا سال ۲۰۰۷ به آفریقا و آسیای جنوب شرقی محدود بود و چندان مورد توجه قرار نمیگرفت. این ویروس در سال ۲۰۰۷ در میکرونزی از جزایر اقیانوس آرام شیوع پیدا کرد. این ویروس تا سال ۲۰۱۴ فقط در آفریقا، آسیای جنوب شرقی و جزایر اقیانوس آرام شیوع یافته بود. این ویروس در آن سال به جزیره ایستر و شیلی گسترش یافت. ویروس زیکا تا ماه مه ۲۰۱۵ به برزیل راه یافت. در برزیل در سال گذشته بیش از ۸۴۰۰۰ مورد ابتلا به این ویروس ثبت شد. تاکنون ۹ کشور در آمریکای مرکزی و جنوبی موارد ابتلا به این ویروس را گزارش کردهاند. پورتوریکو در ۳۱ دسامبر ۲۰۱۵ گزارش کرد که نخستین مورد ابتلای محلی به این ویروس در این کشور رخ داده است. در ژانویه ۲۰۱۶ در ایالت هاوایی آمریکا تولد نوزادی دچار میکروسفالی که از لحاظ ویروس زیکا مثبت بود گزارش شد.
ویروس زیکا در چندین کشور آمریکای جنوبی و آمریکای مرکزی از جمله برزیل، کلمبیا، اکوادور، پاراگوئه، سالوادور، ونزوئلا، سورینام، گواتمالا، هندوراس، پورتوریکو، هائیتی، مکزیک، گویان، مارتینک، گودالوپ و سنت مارتین شیوع پیدا کرده است. البته مقامات رسمی از افزایش تعداد کشورهای آلوده خبر داده اند. این ویروس در ۲۱ کشور از ۵۵ کشور قاره آمریکا دیده شده است و سازمان بهداشت جهانی اعلام کرده لیست کشورهای مبتلا در حال افزایش است، چون پشه ناقل در تمامی کشورهای آمریکایی به جز کانادا و شیلی وجوددارد.
چه نشانه هایی دارد؟
فقط ۲۰ درصد از کسانی که به این ویروس آلوده میشوند، علامتدار میشوند و شایعترین علائم تب، دانههای پوستی، درد مفصل و قرمزی چشمها است.
علائم ویروس در اغلب مردم ملایم است و شامل تب، سردرد، خارش و قرمزی چشم میشود. در حقیقت، 80 درصد مبتلایان اصلاً متوجه داشتن بیماری نمیشوند. این موضوع به خصوص در زنان باردار نگرانکننده است، چرا که این ویروس از طریق مایع آمنیوتیک به جنین در حال رشد منتقل میشود.
علائم ابتلا به زیکا سه تا ۱۲ روز بعد از گزش پشه خود را نشان می دهد. بثورات پوستی مانند اگزانتم یا راش پوستی (جوش های دانه ریز پوستی) به همراه یا بدون تب از جمله علائم اصلی این بیماری محسوب می شود. از دیگر علائم آن می توان به خستگی، دردهای عضلانی و مفصلی، استخوان درد، التهاب چشم یا درد در پشت چشم ها، سردرد و ورم دست و پاها اشاره کرد.
تشخیص بیماری زیکا همیشه ساده نیست چون در ۷۰ تا ۸۰ درصد موارد، بیماری علائم ظاهری ندارد و همچنین علائمی مشابه با بیماری دنگی یا چیگونگونیا از خود نشان می دهد. علاوه بر این فرد بیمار از حدود یک هفته بعد از بروز نشانه ها می تواند ناقل بیماری به پشه سالم باشد.
تشخیص بیولوژیک بیماری چگونه است؟
به محض اینکه اولین علائم بیماری بروز می کند فرد باید آزمایش خون و ادرار بدهد تا ژنوم ویروس بررسی شود. در کشور فرانسه اگر فردی با علائم گفته شده به مراکز درمانی مراجعه کند، اما نتایج آزمایشاتش منفی باشد، او را به مرکزی معرفی می کنند تا از طریق سرولوژی (آزمایش سرم خون و بهترین روش تشخیص یک بیماری عفونی) احتمال وجود ویروس در او بررسی شود
راه های انتقال
عمده انتقال این بیماری از پشه به انسان است و سرایت آن از انسان به انسان تا به حال ثبت نشده است، اما در موارد نادری اخباری از انتقال آن از طریق تماس جنسی در آمریکا گزارش شده است. علاوه بر این احتمال می رود که زیکا از مادر آلوده به ویروس به جنین انتقال یابد. خوشبختانه سرعت انتشار ویروس زیکا به اندازه دنگی یا چیگونگونیا (ویروس های دیگری که از طریق موجودات کوچکی مثل پشه منتقل می شوند) نبوده و آمار مرگ و میر ناشی از آن بسیار پایین است، اما محققان عقیده دارند این ویروس عاملی برای بروز اختلالات عصبی از نوع سندرم «گیلن باره» (Guillain- Barre) است. این بیماری یک اختلال نادر دستگاه عصبی است که باعث بروز نارسایی عصبی عضلانی حاد می شود.
زیکا و نوزادانی با سرهای کوچک
زیکا ویروس جدیدی نیست، اما مشکلات به بار آمده نگرانی مسئولان بهداشت جهانی را برانگیخته است. افزایش ناگهانی آمار مبتلایان و انتشار ویروس در چندین کشور آمریکای جنوبی عوارض دیگری از این ویروس را به نمایش گذاشته است. درواقع آنچه امروز زیکا را بر سر زبان ها انداخته، افزایش آمار تولد کودکان مبتلا به «میکروسفالی» است، اما تصاویر منتشر شده از کودکانی با سرهایی کوچک تر از حد معمول وحشت جهانی از ظهور ویروسی خطرناکتر از آنچه به نظر می رسد را افزایش داده است.
البته محققان درباره ارتباط این ویروس کمتر شناخته شده با افزایش احتمال تولد کودکانی با سرهای کوچک به اطمینان رسیده اند، چون بررسی ها نشان داده است زنان بارداری که به این ویروس مبتلا بودند نوزادانی با جمجمه های کمتر از ۳۳ سانتیمتر و عقب افتاده ذهنی به دنیا آورده اند. به گزارش روزنامه لوموند فرانسه در سال ۲۰۱۵ در حالی اپیدمی این ویروس در برزیل بر سر زبان ها افتاد که این کشور با مشکل جدی تولد سه هزار و ۱۷۴ مورد نوزاد با سرهای کوچک تر از حد نرمال دست به گریبان بود.این در حالی است که در سال های قبل یعنی بین سال های ۲۰۱۰ تا ۲۰۱۴ آمار تولد چنین کودکانی در این کشور سالانه فقط ۱۵۰ مورد بوده است.
این مسئله باعث شده است که وزیر بهداشت این کشور از زنان بخواهد تا در حال حاضر قصد بارداری نداشته باشند. در ۱۸ ژانویه امسال نیز وزیر بهداشت جامایکا از زنان این کشور درخواست کرد تا برنامه بارداری خود را ۶ تا ۱۲ ماه به تاخیر بیندازند. مقامات ایالات متحده آمریکا نیز از زنان باردار و زنانی که قصد بارداری دارند، خواسته است از مسافرت به کشورهای آلوده خودداری کنند.

زنان باردار چگونه از خطر دور باشند؟
این ویروس که اکنون در آمریکای جنوبی به شدت شیوع یافته است رو به گسترش است. وزارت بهداشت کلمبیا اعلام کرد که ۲۰ هزار و ۲۹۷ مورد تأیید شده ابتلا به ویروس زیکا از جمله دو هزار و ۱۱۶ زن باردار در کلمبیا وجود دارد. برزیل با سه هزار و ۷۰۰ مورد کوچکی مغز (میکروسفالی) بدترین شرایط را بین کشورهایی دارد که ویروس زیکا در آنها شیوع پیدا کرده است.
در برزیل، از ماه نوامبر (آبان) تاکنون 404 مورد تایید شده از میکروسفالی در نوزادان گزارش شده است. برای مقایسه، باید بدانید که عدد نوزادان دچار میکروسفالی در برزیل برای کل سال 2014، تنها 146 مورد بوده است. تاکنون 15 نوزاد بر اثر میکروسفالی مردهاند که 5 عدد از این مرگها مربوط به زیکا بوده است. در حال حاضر علت 56 مرگ دیگر تحت بررسی قرار دارند و مسئولان در حال بررسی 3670 مورد مشکوک دیگر هستند.
شیوع سندروم گیلین-بار (Guillain-Barre) بر اثر ویروس زیکا نیز در چندین کشور گزارش شده است. سندروم گیلین-بار یک اختلال ایمنی نادر است که میتواند به فلج شدن منجر شود و بعضاً جان مبتلایان را تهدید میکند.
برای کاهش خطر به دنیا آمدن نوزادانی با سرهای کوچک توصیه می شود که زنان باردار تمام مراقبت ها را برای دور بودن از گزش پشه به خصوص در ۶ ماه اول بارداری در نظر داشته باشند. استفاده از لباس های آستین دار و بلند که تا پاشنه ها را می پوشاند، استفاده از محصولات دفع پشه با مشورت با متخصص و خوابیدن در پشه بند از جمله مواردی است که زنان باردار باید در نظر داشته باشند. زنانی که در مناطق آلوده به ویروس زندگی می کنند باید تحت مراقبت های پزشکی باشند تا احتمال ابتلای آن ها به ویروس بررسی شود. برای نوزادان زیر دو ماه نیز استفاده از پشه بندهای آغشته به مواد دفع کننده پشه و پوشیدن لباس های مناسب و پوشیده لازم است. توجه داشته باشید که استفاده از محصولات دفع کننده پشه مخصوص بدن، برای نوزادان زیر دو ماه ممنوع است.
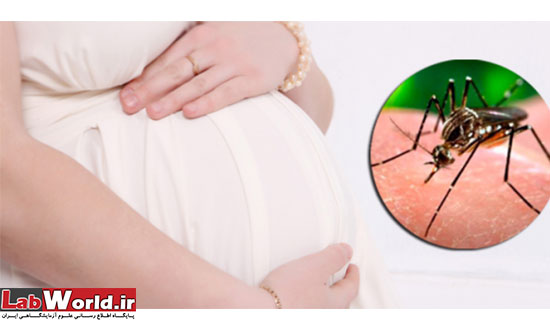
راه درمانی وجود ندارد؛ باید مراقب بود
هیچ درمان خاص یا واکسنی برای نابودی زیکا وجود ندارد و این بیماری با درمان علائم بهبود می یابد. متخصصان مسکن هایی مانند پارستامول (استامینوفن) را برای تسکین دردها تجویز می کنند و استراحت در بهبود این بیماری نقش مهمی دارد. داروهایی از نوع سالیسیلیک ها (آسپرین) ممنوع است، چون ویروس دنگی در همان مناطقی که ویروس زیکا جولان می دهد وجود دارد و باعث بروز خطر خونریزی به صورت خون دماغ شدن، خونریزی لثه ها، استفراغ خونی و مدفوع سیاه می شود. در حالت کلی زیکا خطرناک تر و حادتر از آنفولانزای ساده نیست، اما بیشترین خطر متوجه زنان بارداری است که باید از گزش پشه آلوده دور باشند.
اگر قصد سفر به کشورهای آلوده را دارید
سازمان بهداشت جهانی اعلام کرده است که پیشگیری بهترین روش مقابله با این ویروس است. دور بودن از آب های راکد که پشه ها بیشترین حضور را در اطراف آن دارند و استفاده از محصولات دفع کننده پشه و همچنین خوابیدن زیر پشه بند جزو توصیه های لازم برای پیشگیری از ابتلا به ویروس زیکاست. به گفته سازمان بهداشت جهانی این ویروس از طریق خون انتقال می یابد و یک مورد ابتلا از طریق رابطه جنسی نیز گزارش شده است.
البته دلایل و موارد بیشتری برای تایید انتقال زیکا از طریق تماس جنسی لازم است، اما به عقیده متخصصان باید جانب احتیاط را رعایت کرد. در مناطق آلوده استفاده از لباس هایی که بازوها و پاها را تا پاشنه می پوشانند به خصوص در اوایل روز و زمانی که پشه ها فعال تر هستند اهمیت بالایی دارد.
متخصصان توصیه می کنند استفاده از پشه کش های برقی در خانه و امکان عمومی، استفاده از توری های مناسب برای پوشاندن در و پنجره ها، از بین بردن تخم و استراحتگاه احتمالی پشه ها و خالی کردن آب مانده موجود در ظروف یا زیر گلدان ها و گیاهان خانگی نیز لازم است.
بعد از سفر به کشورهای آلوده چه باید کرد؟
اگر به کشورهای آمریکایی سفری داشته اید لازم است با مشاهده اولین علائم بیماری به پزشک مراجعه کنید. همان طور که گفته شد علائم بیماری تا ۱۲ روز پس از آلوده شدن بروز می کنند. پزشک را از مقصد و تاریخ آخرین سفرتان آگاه کنید. توجه داشته باید که افراد آلوده شده باید به مراقبت ها ادامه داده و خود را از پشه ها دور کنند تا پشه سالم دیگری آلوده نشود.
آیا ایران در امان است؟
سازمان بهداشت جهانی زنگ خطر پیشرفت نگران کننده ویروس زیکا را به صدا درآورده و وضعیت اضطراری بین المللی اعلام کرده است. محمود نبوی، معاون مرکز مدیریت بیماری های واگیردار وزارت بهداشت، درمان و آموزش پزشکی، درباره وضعیت شیوع بیماری زیکا در ایران می گوید: «دو نوع پشه بیماری زا آئدس، یعنی آئدس اجیپتی و آئدس آلبوپیکتوس در ایران وجود ندارند، اما وزارت بهداشت از سال ها قبل به دلیل وجود آئدس های غیربیماری زای دیگر در ایران، این پشه ها را کنترل می کند.
پشه های غیربیمای زای آئدس سیاه رنگ هستند و برخلاف پشه های شب گرد آنوفل، روزگرد بوده و بیشتر در مناطق جنوبی ایران دیده می شوند.».
به گفته نبوی، از چهار سال قبل به دلیل شیوع بیماری دنگی در مناطق شرق پاکستان تا کراچی، نوار شرقی و جنوبی کشور تحت کنترل است. دو سال قبل پشه آلبوپیکتوس در این مناطق دیده شده است، اما تعدادشان بسیار اندک گزارش شده و به دلیل مسائل اکولوژیکی بقا ندارند. محمود نبوی توضیح می دهد: «ممکن است در سال آینده این پشه ها بیشتر شوند، اما به دلیل وجود نداشتن آئدس های بیماری زا و بیماری دنگ، امکان آلودگی به زیکا در ایران و اپیدمی آن دور از ذهن است. او توصیه می کند مسافران برزیل به خصوص خانم های باردار آگاهی کافی برای مراقبت از خود در برابر گزش پشه ها داشته باشند.
به گفته نبوی با وجود اینکه منع مسافرتی به کشورهای درگیر اپیدمی زیکا وجود ندارد، توصیه می شود تا حد امکان از سفرهای غیرضروری به این مناطق خودداری شود. هم اکنون وزارت بهداشت بروشورهایی در فرودگاه در اختیار این مسافران قرار می دهد تا مسافران از خطرات احتمالی آگاه باشند.»
معاون مرکز بیماری های وایگر وزارت بهداشت درباره نگرانی ها از برگزاری بازی های المپیک ۲۰۱۶ در کشور برزیل می گوید: «این مرکز قبل از اعزام ورزشکاران به برزیل هماهنگی های لازم را جهت اطلاع رسانی و آگاهی بخشی به ورزشکاران انجام خواهدداد و حتی اگر ورزشکاران المپیک یا مسافران عادی در کشور برزیل دچار زیکا شوند باز هم امکان شیوع آن در ایران درو از ذهن است، چون پشه ناقل آن در کشور وجود ندارد
شیوع بیماری زیکا در برزیل و خطری که 4میلیون نفر را در 23کشور تهدید میکند، دامنه نگرانیها گسترش یافته است؛ نگرانیهایی که میتوان از تلاش کاربران اینترنت برای بالا بردن آگاهی خود درباره این بیماری، به عمق آن پی برد.
به گزارش گروه مانیتورینگ «تیتریک»، گزارشها نشان میدهد از نوامبر سال گذشته میلادی تاکنون میزان جستوجوی کلمه زیکا وهمچنین کلمات مرتبط با آن همچون میکروسفالی و سایر نقصهای مادرزادی در موتورهای جست وجو از جمله گوگل، افزایش 3هزار درصدی داشته است.
راه های پیشگیری و اقدامات انجام شده
مطالعات حشره شناسی نشان میدهد که روش خالی کردن آبهای راکد، تنها اثرگذاری کوچکی دارد، چرا که تخلیۀ تمامی نواحی تولید مثل پشهها امکانپذیر نیست. مسئلۀ دیگری که بر پیچیدگی این معضل میافزاید این است که پشۀ آئدس آئژیپتی به گونهای تکامل یافته که میتواند در نزدیکی انسان زندگی کند و در گلدانها و دیگر منابع کوچک آب تولید مثل کند.
یک راه پیشگیری دیگر استفاده از OX513A است؛ یک آئدس آئژیپتیِ نر دستکاری ژنتیکی شده. این مخلوق شرکت بریتانیایی اوکستیک، به نوعی دستکاری شده است که ژنی را منتقل میکند که باعث مرگ فرزندانش شود. از آنجایی که مادهها تنها یک بار جفتگیری میکنند، از لحاظ تئوری این امر میتواند به کاهش سرعت رشد جمعیت پشهها بیانجامد. هر یک OX513Aها با نشانگر فلورسنت مشخص شده و دانشمندان میتوانند آن را تشخیص دهند.
آزمایشهای میدانی این پشۀ دستکاری شده در برزیل در سال 2011 بسیار موفق بوده است و به گفتۀ شرکت اوکسیتک توانسته تا 99 درصد از جمعیت هدفگیری شده را نابود کند.
رهاسازی نرهای دستکاری شده در ناحیۀ پدرابرانکای برزیل در سال 2014، با 92 درصد موفقیت همراه بود. این پشه در جزایر کایمن، مالزی و پاناما نیز تست شده است.
سال گذشته اوکسیتک اعلام کرد که برنامه دارد تاسیسات تولید پشۀ OX513A را در پیراسیکابای برزیل راه اندازی کند که قادر خواهد بود از جمعیت 300000 نفری این ناحیه محافظت کند.
خدمات خیریه
ورود گوگل به کارزار جدید
سازمان جهانی بهداشت نیز از بیماری زیکا به عنوان یک بحران جهانی یاد کرده است و اکنون دیگر همه کشورهای جهان به فکر مقابله با این ویروس هستند که از طریق نیش نوعی پشه با نام Aedes aegypti منتقل و علائمی همچون تب، بثورات جلدی و ورم ملتحمه چشم در پی دارد و در زنان باردار منجر به تولد نوزادانی با بیماری میکروسفالی میشود. در این میان، کمپانیهای بزرگ فناوری هم بیکار نمانده و دست به کار شدهاند. این گروه معتقدند هرچند واکسن، مؤثرترین راه مقابله با چنین بیماری هایی است ولی ساخت آن حدود 12 تا 18ماه زمان نیازدارد پس باید به دنبال راهکارهایی برای تسریع ساخت واکسن و حفاظت از افرادی بود که هنوز آلوده نشدهاند.
گوگل، به عنوان یکی از چند غول دنیای فناوری با استفاده از تخصص فناورانه به یاری کسانی آمده است که میخواهند یک فاجعه جهانی نوظهور یعنی ویروس زیکا را از بین ببرند یا حداقل آن را مهار کنند. بازوی خیریه گوگل(Google.org) به میان آمده و برای جلوگیری از شیوع ویروس زیکا و نیز کمک به حداقل 200میلیون قربانی این ویروس در برزیل و سایر کشورهای امریکای لاتین، مبلغی درحدود یک میلیون دلار معادل 710هزار پوند به یونیسف اهدا کرده است. این مبلغ اهدایی، صرف بالا بردن آگاهی جهانی نسبت به این ویروس، کاهش جمعیت پشه ناقل و نیز حمایت از ساخت واکسنی خواهد شد که بتواند بدن را در برابر این بیماری مقاوم کند.گوگل همچنین یک فراخوان ویژه برای کارمندان گوگل راهانداخته است تا بتوان علاوه بر مبلغ اهدایی این کمپانی، 500هزار دلار دیگر نیز برای مقابله با این بیماری به یونیسف کمک کرد.
البته تلاش این کمپانی فناوری تنها به کمکهای مالی ختم نمیشود و«ژاکلین فولر» دبیر بخش خیریه گوگل هم گفته که موتور جست و جوی این کمپانی برای نمایش اطلاعات درباره زیکا آپدیت شده است تا آخرین یافته ها،نحوه ابتلا،علائم و نشانه ها، هشدارهای بهداشتی و... راحت تر در اختیار کاربران قرار گیرد و با نخستین جستوجوی خود، به بهترین و به روز ترین اخبار و اطلاعات دسترسی یابند. به گفته فولر، این اطلاعات به 16زبان نمایش داده میشود تا مسافران قاره امریکا وسایر کشورها بتوانند بدون محدودیت زبانی، آگاهی لازم را از این بیماری به دست بیاورند و درصورت بروز هریک از علائم، به نزدیکترین مرکز درمانی مراجعه کنند. این کمپانی همچنین با کانالهای محبوب یوتیوب در امریکای لاتین همکاری دارد تا از طریق نمایش ویدئوهایی درباره این ویروس،مردم به زبانی ساده با زیکا آشنا شوند.
سازمان بهداشت جهانی،ویروس زیکا را یک تهدید جدی جهانی میداند که به اندازه ابولا خطر دارد ولی شناسایی و مهار آن را سخت تر از آن میداند به همین دلیل مهندسان گوگل در حال همکاری با یونیسف برای تجزیه و تحلیل اطلاعات(دیتا)هستند تا بتوانند نقشه دقیق و جامع پراکندگی این ویروس را ترسیم کنند. فعالان این کمپانی میگویند مأموریت گوگل کمک به مردم در یافتن اطلاعات است و ما نیز با داشتن تجربه زیاد در آنالیز حجم زیادی از اطلاعات(دیتا)، میتوانیم در این زمینه با سرعت بیشتری به بخش بهداشت و سلامت کمک کنیم.
البته از آنجا که چهار نفر از هر پنج بیمار مبتلا به این ویروس هیچ علامتی نشان نمیدهند و براحتی ویروس را منتقل میکنند، تهیه نقشه برای زیکا سخت تر از سایر بیماریهاست با این حال تیمی از داوطلبان گوگل، نرم افزار متن باز طراحی کردهاند که میتواند با جمعآوری اطلاعاتی همچون هواشناسی و اطلاعات و الگوهای سفر،به پیشبینی نحوه گسترش زیکا کمک کند و درواقع با تهیه این نقشه، محل بعدی شیوع احتمالی این بیماری را مشخص کند تا دولتها در آماده باش بیشتری بهسر ببرند.هرچند این ابزارها اکنون برای مهار زیکا طراحی میشود، ولی میتواند در موارد اضطراری آینده نیز مورد استفاده قرارگیرد.
ردپای بزرگ ترین بنیاد خیریه جهان در مهار زیکا
بیل گیتس بنیانگذار مایکروسافت به همراه همسرش ملیندا گیتس در بنیاد خیریه خود توجه ویژهای به ویروس زیکا و تلاش برای حل مشکلات آن داشته است. وی معتقد است این ویروس را میتوان بهتر از ویروس ابولا که سال 2014 در آفریقا شایع شده بود کنترل کرد.گیتس، ویروس زیکا را یک تراژدی دیگر برای بشر میخواند و معتقد است به هرحال یک شبه نمیتوان راهکار مقابله با این ویروس و واکسن آن را یافت. ما این موضوع را در زمینه ابولا نیز شاهد بودیم ولی حالا دانشمندان با سرعت بیشتری کنار هم جمع شدهاند که این موضوع میتواند زودتر بهنتیجه برسد. ملیندا گیتس نیز گفت: ما بهترین دانشمندان با بهترین فکرها را با کمک سازمان جهانی سلامت(WHO) و(CDC)مرکز کنترل بیماری و پیشگیری گرد هم آورده ایم تا برای تشخیص،کنترل بیماری و نیز تولید واکسن علیه زیکا، گامهایی برداریم.ثروتمندترین بنیاد خیریه جهان تاکنون به رفع بحرانهای مربوط به سلامت در مناطق فقیرنشین کمک فراوانی کردهاند.
برزیل کانون اپلیکیشنهای مبارز
بیماری زیکا در برزیل گسترش یافته و در حالی که سال 2014 حدود 147 کودک مبتلا به میکروسفالی در این کشور دیده میشد، این رقم در سال 2015 در اثر شیوع زیکا به 3هزار و 500 نفر رسیده و 46کودک نیز مردهاند.به همین دلیل دولت برزیل استفاده از فناوری برای شناسایی و مقابله با پشه ناقل این بیماری را در دستور کار خود قرار داده و در گام نخست از پهپادها کمک میگیرد تا بدون دخالت انسان خانههای متروکه،برکهها و محل هایی را که احتمال وجود این پشه و تخم ریزی آن میرود بازرسی و سمپاشی کنند.
از دیگر تلاشهای فناورانه برزیل برای مقابله با ویروس زیکا طراحی یک اپلیکیشن موبایلی است که به شهروندان اجازه میدهد آژانسهای دولتی را درباره محلهای احتمالی تخم ریزی این پشه یاری دهند و اطلاعرسانی داشته باشند.اپلیکیشن Sem Dengue هم برای کاربران گوشیهای اندرویدی و هم دارندگان تلفن همراه با سیستم عامل iOS کارایی دارد و کاربران را قادر میسازد تا تصاویری از مناطق بومی زندگی این پشه ارسال کرده و مسئولان را از وجود چنین محل هایی آگاه سازند و به این ترتیب، توسط یگان ویژه سلامت نسبت به از بین بردن تخم این پشه و ضدعفونی کردن منطقه اقدام شود. واتس اپ نیز به عنوان پردانلودترین اپلیکیشن تلفنهای هوشمند در برزیل به این کارزار وارد شده است و تخمین زده میشود که بیش از نیمی از برزیلیها به طور مرتب از خدمات صوتی و متنی این اپلیکیشن بهره میگیرند و پزشکان نیز از این اپ برای ارتباط گرفتن با یکدیگر و اطلاعرسانی مردم در زمینه زیکا استفاده میکنند.
البته بسیاری نیز معتقدند ازآنجا که زیکا از طریق پشه انتقال مییابد،مهار آن از ابولا سخت تر است و فناوری نمیتواند به این بحران کمک کند که مسئولان کمپانی MIT Technology آفریقا در پاسخ به آنها با اشاره به موفقیت خود در مقابله با مالاریا در آفریقا و نیز تب دونگی در پاکستان با استفاده از اپلیکیشنهای تلفنهای هوشمند، عنوان کردهاند منشأ هردو بیماری، پشه بوده است و میتوان زیکا را نیز مهار کرد.
شهروندان جهانی در شبکههای اجتماعی
تاکنون شبکههای اجتماعی در موارد مختلف تأثیرگذاری مناسبی داشتهاند و میتوان گفت که حالا دیگر مردم آنلاین تبدیل به شهروند جهانی شدهاند و این لایک ها، توئیتها و پیام هایشان در شبکههای مختلف اجتماعی است که خبر از اهمیت یک موضوع میدهد.به عنوان مثال اعتراضات فرگوسن در سال 2014 در توئیتر بازتاب گسترده داشت،چالش سطل یخ برای کمک به بیماران مبتلا به بیماری ALS و پس از آن،حوادث تروریستی پاریس،لبنان و عراق،زلزله نپال، ابولا در آفریقا و حالا هم زیکا در فیسبوک نمود داشته است. # این روزها هم ویروس زیکا یکی از موضوعهای پرطرفدار در چند شبکه اجتماعی است و روزانه صدهزار نفر در فیسبوک درباره این بیماری بحث و گفتوگو میکنند. مؤسسه آماری Zoomphنیز در گزارش خود آورده است در هردقیقه 50توئیت درباره زیکا انجام میشود و بیشترین هشتگ مورد استفاده نیز #salud معادل سلامت در زبان اسپانیایی و #who است که به سازمان بهداشت جهانی اشاره دارد واز دیگر هشتگها میتوان به #fightaedes، #Viruszika، #Zika و #ZikaVirus اشاره کرد.
پرسش و پاسخ های متداول
علائم ابتلا به ویروس زیکا چیست؟
زیکا ویروس معروف به بیماری تب دار ملایم است که از طریق گزش حشره به انسان منتقل میشود. شایع ترین یافته فرد مبتلا به زیکا تب، راش هاس پوستی، درد مفاصل و قرمزی چشمها میباشد. علائم بیماری از چند روز تا یک هفته میباشد. درد عضلات و سردرد نیز در مواردی گزارش شده است. بیماران مبتلا بدلیل علایم ملایم مراجعه بیمارستانی نداشته و طول دوره بیماری تا یک هفته و در موارد نادری ممکن است بیش از یک هفته باشد. این بدان معنا میباشد که خون فرد مبتلا برای انتقال بیماری یک هفته و یا بیشتر از آن آلوده میباشد.
یک فرد مبتلا تا چه مدت میتواند حامل بیماری و عامل انتقال به دیگران باشد؟
و آخرین اطلاعات اینکه یک فرد مبتلا تا چه مدت مخزن بیماری بوده و موجب ابتلا دیگران میگردد از چند روز تا یک هفته و در مواردی نادر تا چند هفته (کمتر از یکماه) میباشد.
به همین علت گزارش اخیر از انتقال بیماری از انسان به انسان ( خانم مبتلا که از برزیل به ایالات تکزاس در آمریکا مسافرت نموده و همسرش را مبتلا نموده ) دوره کمون یا نهفتگی بیماری زیکا را مبهم نموده است (بیشتر از یک هفته).
آیا همه بیماران مبتلا دچار علائم میگردند؟
خیر اتفاقا از هر 5 بیمار مبتلا به زیکا یک نفر دچار علائم جدی از بیماری برای مراجعه به پزشک و بیمارستان میشود. یعنی اکثر مبتلایان مراجعه به پزشک و درمانگاه نداشته و بنابراین در مدت یک یا چند هفته بدلیل عدم اطلاع از بیماری خود موجب انتقال بیماری میباشند.
علائم بیماری زیکا مشابه چه بیماریهایی میباشد؟
- لپتوسپیروزیس
- مالاریا
- سرخک
- سرخجه
- آنفولانزا
راههای انتقال بیماری زیکا چیست؟
- انتقال از پشه به انسان
- از انسان به پشه
- از انسان به انسان از طریق رابطه جنسی و از مادر به جنین و از طریق زخم های باز
- انتقال و اهدا خون
نکته مهم اینکه گفته میشود باید پشه ها را از تماس با فرد آلوده بخصوص در هفته اول نجات داد. چون پشه ها به راحتی مبتلا و بیماری را به انسانهای دیگر منتقل می نمایند.
با این جمله که یک فرد مبتلا به زیکا دهها پشه سالم را آلوده نموده و این پشه های آلوده شده صدها انسان دیگر را مبتلا می نمایند. بنابراین تلاش ما فقط برای پیشگری و نجات انسانها نمیباشد بلکه باید برای پیشگیری و عدم ابتلا پشه ها نیز تلاش نمود.
ویروس از خون فرد آلوده به پشه منتقل و سپس از پشه آلوده به فرد سالم منتقل میشود. بنابراین هم پشه موجب ابتلا انسان به زیکا شده و هم انسان موجب انتقال بیماری به پشه میگردد.
اما ممکن است زیکا مستقیما از انسان به انسان دیگر از طریق تماس جنسی و تماس مستقیم با زخم های باز منتقل شود.
در برزیل چه گزارشی از 35 نوزاد و مادر مبتلا به ویروس زیکا اعلام گردیده؟
- دور سر همه متولدین از مادران مبتلا مساوی یا کمتر از 2 SD بوده
-74 درصد از مادران راش های پوستی را در دوره حاملگی ذکر نمودند
-71 درصد نوزدان به شدت میکروسفال بودند
-50 درصد نوزادان یک عارضه عصبی دیگر علاوه بر میکروسفالی هم داشتند
- هیچ نقص مادرزادی دیگر در نوزادان مبتلا کشف نشد
- راش پوستی (ضایعات خارش دار پوستی کهیر مانند) در یک دوره یک هفته ای در مادران حامله مشخصه مهمی از ابتلا به ویروس زیکا در مقایسه با سایر ویروس ها میباشد.
- در بررسی اسکن جمجمه و مغز نوزادان مناطق کلسیفیکاسیون در پری ونتیکولار، پارانشیم، تالامیک، گانگلیون های بازال در یک سوم نوزادان دیده شد.
- بزرگی ونتریکول ها ثانویه به آتروفی کورتیکال و ساب کورتیکال دیده شد.
- 31 درصد نوزادان پوست اضافی و مواج در سر داشتند
- همه 35 نفر نوزاد مبتلا به زیکا برای سفلیس، توکسو پلاسموزیس، سرخک، سرخجه، سایتومگالو ویروس هرپس، تست منفی داشتند.
تشخیص زیکا چیست؟
سه روش مهم شامل
1-علائم بیماری،
2- محل و زمان مسافرت و
3- آزمایش خون نقش مهمی در تشخیص بیماری دارد.
آزمایش خون شامل
- هفته اول بیماری با تعیین ژن ویروس در سرم بیمار با روش (RT-PCR)
- در هفته دوم یافتن آنتی بادی IgM در خون بیمار مبتلا و آنتی بادی دیگر بنام neutralizing antibodies کمک کننده میباشد.
آیا زیکا واکسیناسیون و درمان موثری دارد؟
واکسیناسیون و درمان مشخصی برای پیشگیری و درمان زیکا وجود ندارد. اما درمان های حمایتی شامل
- استراحت کافی و لازم
- مصرف مایعات فراوان
- مصرف مسکن شامل استامینوفن
- پرهیز از مصرف آسپرین و داروهای دیگر
موثرترین راه پیشگیری زیکا چه میباشد؟
لباس با پوشش مناسب تمام بدن - پشه بند – توری برای درب و پنجره - مواد دفع کننده پشه ها – حذف ظروف پلاستیکی تیره محتوی آب از مهمترین راههای پیشگیری میباشد
در دسترس نبودن واکسیناسیون و داروی مناسب اهمیت پیشگیری را ضروری می نماید.
از این روی پرهیز از مسافرت به مناطق آلوده و پوشش مناسب و کامل با حفاظت پشه بند های مناسب بسیار ضروری میباشد
چه نکاتی را در پیشگیری باید دقیق تر دانست؟
- آشنایی با مناطق و کشورها و شهرهای آلوده
- آشنایی با فصول زاد و ولد که معمولا در فصول بارانی و دو بار از سال میباشد
- ظروف پلاستیکی و تیره حاوی آب که بیش از یک هفته در مکانی ثابت باقیمانده باشد
- از بین بردن برکه های آب راکد و بخصوص تخریب حاشیه های برکه ها که مهمترین محل تخم گذاری میباشد
- عدم نگه داری طولانی مدت آب در ظروف بخصوص ظروف باز
- دارو های مالیدنی دور کننده و یا دفع کننده پشه ( mosquito repellent)
- نصب توری ثابت و متحرک به درب و پنجره منازل
- نصب تهویه و پنکه جهت ایجاد جریان هوا در اتاقها
- سمپاشی مناطق مشکوک به زاد و ولد پشه ها
چه توصیه ای برای خانم های حامله دارید؟
- خانم های حامله از مسافرت به مناطق آلوده در هر ماه از حاملگی پرهیز نمایند
- خانم هایی که تصمیم به بارداری دارند باید آنرا به بعد از مسافرت به تاخیر بیاندازند
- هر علائم از سرماخوردگی در خانم حامله مسافر به مناطق آلوده نیازمند آزمایشات تشخیصی لازم برای مادر و بررسی جنین در ماه های آینده از نظر میکروسفالی دارد.
- خانم های حامله و حتی شیرده میتوانند از کرم ها و محلول های موضعی دور کننده پشه در مناظق آلوده استفاده نمایند
- از آنجائیکه ویروس زیکا به مدت حداقل یک هفته در خون مادر باردار باقی می ماند میزان درصد آلودگی جنین و شدت اثر آن بر جنین مشخص نمیباشد. و از طرف شدت علائم بیماری در مادر در میزان ابتلا و شدت آن تعیین کننده نمیباشد.
- اینکه فرزند بعدی هم مبتلا به زیکا میشود مستنداتی ندارد
- میکروسفالی یا سر کوچک در نوزادان متولد شده تحت عنوان میکروسفالی مادرزادی یا (congenital) میباشد یعنی جنین در ماه های ابتدایی مبتلا گردید اما ابتلا جنین در روزهای آخر بارداری یا زمان تولد آیا میتواند منجر به میکروسفالی اکتسابی یعنی کوچکی سر بعد از تولد گردد هنوز نامشخص میباشد.
آیا خون و مایع نخاعی نوزادان متولد شده با میکروسفالی آلوده به ویروس زیکا میباشد؟
خون و نخاع 35 نوزاد برزیلی مبتلا در حال بررسی میباشد اگر چه تاکنون شواهدی از ویروس زیکا یافت نشده اما مردود دانستن آن نیز نیازمند بررسی بیشتر میباشد.
ادامه مطلب...مگس سفید حشراتی ریزی هستند که این روزه همه جا پیدایشان می شود؛ از غرب و شرق تهران، پارک لاله، خیابان های آزادی و هر جا که درختی جود داشته باشد. و نگرانی ها در مورد خطرات تهدید کننده سلامت شهروندان تهرانی نیز زیاده شده است و خسارت های بسیاری را به شهرداری برای آبشویی درختان (که بی اثر بود) وارد کرد. شهر تهران به ویژه در مناطق مرکزی مورد هجوم مگس های سفید قرار گرفته است.
سوال مهمی که با وجود این شرایط ایجاد می شود، که آیا این مگس ها بی خطر هستند یا می توانند آسیب زا باشند؟ تاکنون مسئولان نظرات متفاوتی را مطرح کرده اند و برخی آن ها را بی خطر اعلام کرده اند اما برخی مگس های سفید را پر خطر اعلام کردن.
سوالاتی ذهن بسیاری را مشغول کرده است که آیا این حشرات ریز میتوانند باعث بروز بیماری ها شوند؟ در ادامه مطلب به صورت کامل به این موضوع پرداخته خواهد شد.
مگس سفید چیست؟
مگس سفید یا سفیدبالک حشراتی در خانواده سفیدبالکان (Aleyrodidae) هستند. بیش از ۱۵۵۰ گونه از این خانواده توصیف شدهاست. سفیدبالکها از آفات مهم و پلیفاژ (تغذیه از چند نوع منبع غذایی) برای طیف وسیعی از محصولات کشاورزی مهم در بسیاری از نقاط جهان به ویژه در مناطق گرمسیری میباشد. سفیدبالکها در مناطق گرمسیری و نیمه گرمسیری و به ویژه در شرایط گلخانهای بر روی گیاهان زینتی و محصولات گلخانهای در جمعیتهای خیلی بالا دیده میشوند. اندازه سفیدبالکها کوچک و کمتر از یک میلیمتر سطح بدن و بالهای آنها به وسیله پودر سفید رنگی پوشیده شدهاست. در ظاهر این حشرات همانندی زیادی به یک پروانه کوچک دارند، اما در مقیاس کوچکتر، حشرات کامل این خانواده فعال بوده و میتوانند آزادانه به اطراف پرواز کنند و عموماً در زیر برگ گیاهان و در حال تغذیه از شیره گیاهان مشاهده میشوند. این حشرات همانند شتهها تولید مقادیر زیادی عسلک میکنند که این عسلک در گیاهان باعث جذب گرد و خاک و مخصوصاً رشد قارچهای گندرو میگردد. این عامل سبب کاهش مشتری محصولات گیاهان زینتی و گیاهان گلخانهای در بازار میشود. سفیدبالکها همانند شتهها از توانایی بسیار بالایی در تولید مثل برخوردارند و جمعیت خود را در مدت زمان کوتاهی بسیار افزایش میدهند.
مگس سفید از کجا آمده است؟
حال این سوال مطرح میشود که چرا آفتی که در گلخانه وجود دارد به صورت ناگهانی یک شهر بزرگ مانند تهران را فرا گرفته؟ چه عواملی تاثیر گذار هستند؟
مسلما در زیست شناسی و اکولوژی یک عامل به تنهایی نمیتواند سبب بروز وقایعی این چنینی شود، بلکه عوامل مختلف دست در دست هم می دهند تا یک واقعه را پدیدار سازند.
یکی از عوامل، افزایش گاز های گلخانه ای در شهر تهران هست، آلودگی یکی از عواملی است که موجب افزایش گاز های گلخانه ای و تبدیل شدن شهر تهران به یک گلخانه شده و فضای مناسبی برای تاخت و تاز مگس سفید که یک آفت گلخانه ای است را فراهم آورده
یکی دیگر از دلایل مهم طغیان این حشره در محیط شهری تغییرات اکو سیستم است؛ یعنی حشرات شکارگر از جمله زنبورها (که مگس سفید را شکار میکنند) از بین میروند، در نتیجه مگسهای سفید افزایش مییابند. بررسیها نشان میدهد افزایش جمعیت مگس سفید با از بین رفتن پارازیتهای حشره به دلیل سمپاشیهای بیرویه و مبارزه شیمیایی با آفات در اطراف شهر تهران و در سطح شهر و برخی مناطق مانند منطقه شش ایجاد شده است.
ویژگیهای مگس سفید
مگس های سفید دارای هیچ گونه ضمائم دهانی برای گزش انسان نیستن، و در صورتی که بتوانند بیماری منتقل کنن فقط به صورت مکانیکی امکان پذیر است.
اندازه سفیدبالکها کوچک و سطح بدن و بالهای آنها به وسیله پودر سفید رنگی پوشیده شدهاست. و عموماً در زیر برگ گیاهان و در حال تغذیه از شیره گیاهان مشاهده میشوند و تغدیه اصلی آنان شیره گیاهی است.
از نظر دگردیسی، حشرات این خانواده با سایر خانوادههای راسته نیمبالان به جز شپشکهای نر تفاوت دارند. در این حشرات پوره سن اول فعال است ولی پورههای سنین دو، سه و چهار در روی گیاهان ثابت هستند و همانند شپشکها به نظر میرسند.
پورهها با حشرات کامل از شیره گیاهان تغذیه میکنند و بخشی از رشد بال خارجی و بخشی دیگر از رشد داخلی میباشد که به آن دگردیسی بینابین گویند.
این حشرات همانند شتهها تولید مقادیر زیادی عسلک میکنند که این عسلک در گیاهان باعث جذب گرد و خاک و مخصوصاً رشد قارچهای گَندروی میگردد. این عامل سبب کاهش مشتری محصولات گیاهان زینتی و گیاهان گلخانهای در بازار میشود.
سفیدبالکها همانند شتهها از توانایی بسیار بالایی در تولید مثل برخوردارند و جمعیت خود را در مدت زمان کوتاهی بسیار افزایش میدهند.
مگس سفید دارای زیرگونههای متعددی هستند که بیوتایپ B آن زیرگونه موجود در ایران است. این بیوتایپ یکی از خطرناکترین و مقاومترین زیرگونههای مگس سفید است که سبب بروز آسیبهای جدی به محصولات کشاورزی و خسارتهایی به آن میشود. این نوع حشرات میتوانند آسیبهایی را بروی محصولات کشاورزی ازجمله گوجهفرنگی گذاشته و موجب شده است که اندک هوای پاک محیط شهری که توسط درختان تأمین میشود نیز به خطر بیفتد.
آیا ممکن است آفتی که به گیاهان آسیب میرساند برای انسان نیز مضر باشد؟
گمانه های فراوانی در مورد اینکه مگس هاس سفید میتوانند باعث بیماری شوند یا خیر وجود دارد. پیشتر از این علی محمد شاعری رییس ستاد محیط زیست و توسعه پایدار شهرداری گفته بود: با توجه به افزایش دمای هوا در ماه های اخیر تکثیر این حشره بسیار زیاد بوده که موجب شده در شهر بیشتر به چشم بیایند اما هیچگونه ضرری برای انسان نداشته و ابدا جای نگرانی وجود ندارد. اما یک عضو کمیسیون بهداشت و درمان مجلس با تاکید بر اینکه مگس سفید احتمال ابتلا به آلرژی و بیماریهای خطرناک را به دنبال دارد گفت: مگس سفید حشرهای ریز است که میتواند وارد اعماق ریه شود و تمام بیماریهای ویروسی و خارجی را منتقل کند، بنابراین باید نگاه ویژه، درست و قوی برای رفع این مشکل در مسوولان مربوطه به خصوص شهرداری و شورای شهر تهران وجود داشته باشد. این قاعده در مورد مگس سفید نیز صدق میکند و امکان ابتلا به آلرژی برای کسانی که در معرض مگس سفید قرار میگیرند، وجود دارد. وی با بیان اینکه در هوای آلوده تهران و با احتمال ابتلای مردم به تنگی نفس و آسم حشرهای همچون مگس سفید احتمال ابتلا به آلرژی را بیشتر میکند، افزود: اگر هوای تهران پاکتر بود احتمال ابتلا به آلرژی خیلی کمتر بود حال که آلودگی هوا در پایتخت وجود دارد وجود چنین شرایطی ضرر بیشتری را به سلامتی انسان وارد میکند. خضری با تاکید بر لزوم بررسی بیماریهای احتمالی از مگس سفید به بدن انسان گفت: علاوه بر آلرژی این حشره میتواند ناقل بیماریهای دیگر به خصوص بیماریهای تنفسی باشد، مگس سفید حشره ریزی است که میتواند به راحتی وارد مجاری تنفسی شود و هر نوع بیماری در محیط و انواع قارچ را وارد بدن انسان کند.
دشمنان طبیعی این حشره ی آفت
در برنامههای مبارزه بیولوژیک با آفتها میتوان ازگونههای مختلف کفشدوزکها و به ویژه «کفشدوزک هفت نقطهای» استفاده کرد این گروه از حشرات به دلایل بسیاری از اهمیت برخوردار بوده و توانایی کنترل جمعیت شتهها و انواع مختلف آفتهارا در فواصل زمانی اندکی دارند، بهطوریکه در شرایط مطلوب به طور متوسط روزانه از ۲۴ پوره شته باقلا تغذیه میکند و یک لارو کفشدوزک هفت نقطهای در طول دوره رشد و نمو خود به طور متوسط از هزار شته و حشره بالغ آن از۹ هزار شته تغذیه میکند.
از جمله مهمترین پارازیتوییدها و دشمنان طبیعی مگس سفید میتوان زنبور Encarsia formosa کفشدوزک سیاه (Delphastus pusillus) و شبگزهای گل (Anthocoridae) را نام برد.
زنبور فورموسا روی پورهها ی مگس سفید تخمگذاری میکند و زمانی که لارو زنبور فورموسا از تخم خارج میشود داخل پورههای مگس سفید شده و از آنها تغذیه میکند و سپس به صورت زنبور بالغ خارج میشود.
کفشدوزک سیاه و شبگزهای گل نیز به صورت مستقیم از پورههایی مگس سفید تغذیه میکنند.
برنامه ی مسئولین
مسئولان محیط زیست، با آنکه از بی خطر بودن این حشرات برای انسان خبر دادهاند ولی، از شهروندان خواستهاند تا مراقب باشند، مگسهای سفید در چشم و دهان آنها نرود. در تهران نیز اداره محیط زیست طبیعی استان تهران در نامهای اخطار داده است تا اقدامات لازم نسبت به شناسایی منبع و راهکارهای کنترل این آفت هر چه سریعتر انجام شود.
با افزایش تعداد این حشره در تهران در سال ۱۳۹۴ معاون دفتر پیشآگاهی سازمان حفظ نباتات با هشدار در خصوص خطر انفجار جمعیت این مگس در تهران اظهار داشت که اگر با عملیات واکنش سریع در خصوص مقابله با این حشره اقدامی نشود سال آینده با توجه به سرعت تکثیر این آفت شاهد خواهیم بود که بدون ماسک حتی مردم نمیتوانند در خیابانها تردد و نفس بکشند.
شهروندان چه کنن؟
با توجه به وسعت و جمعیت کلان شهر تهران و هجوم مگس های سفید به علت تغییر اکوسیستم و هجوم این آفت های کشاورزی به شهر، و احتمال تغییرات بیولوژیکی این حشرات به علت تغییر در محیط، و تاکید مسئولین کشوری بر توجه به این حشرات؛ از این رو شناخت دقیق این حشره از اهمیت بسیاری برخوردار است و با توجه به گمانه های فراوان در مورد بیماریزا بودن مگس سفید و انجام نشدن طرح های جامع در این زمینه در تهران، روشن شدن این موضوع که آیا این حشره چه عوامل پاتوژن و آلرژیک میتواند ایجاد کند حائز اهمیت و ضروری است.
بیشترین توصیه برای مقابله و مراقبت در زمینه آسیبهای مگس سفید مربوط به دستگاه تنفسی فوقانی است. این حشره با ورود به مجاری تنفسی میتواند باعث تحریک مخاط شده و تظاهرات آلرژیک ازجمله عطسه و سرفه شده و همچنین آبریزش بینی را خصوصاً در کودکان، افراد مسن و بیماران مبتلابه بیماریهای زمینهای تنفسی و آلرژیک مانند آسم، بیماری انسدادی تنفسی مزمن (COPD) و... سبب شود. همچنین مگس سفید درزمینه انتقال آلودگی نیز میتواند تأثیرگذار باشد، و با ورودش به دستگاه تنفسی زمینه را برای بروز عفونتهای فرصتطلب قارچی و باکتریایی فراهم کند. افرادی که ساعتهای طولانی در روز در محیط خارج از خانه حضور دارند یا افراد مستعد به ابتلا به بیماریهای ریوی و عفونی، پس لازم است کودکان و افراد سالمند باید از ماسکهای پارچهای یا فیلتر دار استفاده کنند.
این موضوع درباره ی افرادی که دارای نقص سیستم ایمنی از قبیل بیماران دریافتکننده پیوند، بیماران مبتلابه سرطان، یا آنهایی که از داروهای سرکوبکننده سیستم ایمنی استفاده میکنند، از اهمیت بیشتری نیز برخوردار است.
توصیه میشود که در صورت ورود مگس سفید به چشمها به سرعت چشمها را در معرض جریان آب قرار داده بشویند تا حشره و آلودگیها خارجشده و در صورت ورود این حشره به مجاری بینی نیز میتوان با شستشوی با آب آن را خارج کرد.
منابع:
Martin, J.H. & Mound, L.A. 2007. An annotated check list of the world's whiteflies (Insecta: Hemiptera: Aleyrodidae). Zootaxa 1492.pp 1–84.
کیانپور ر، فتحیپور ی ، کمالی کریم، ۱۳۸۸، بررسی نوسانات جمعیتی و توزیع فضایی سفید بالکهای Bemisia tabaci و Bemisia argentifolii و زنجرک Empoasca decipiens روی بادمجان در منطقه ورامین. آفات و بیماریهای گیاهی اسفند; ۷۷(۲ (پیاپی ۸۹(
Jones, David L. 1995. Palms throughout the World. Washington, D.C: Smithsonian Institution Press. p. 86.
Mollison, B. 1990. A Practical Guide for a Sustainable Future, Island Press, Washington. p. 60
salamat NEWS. avalble in: http://www.salamatnews.com/
Hunter, WB, Hiebert, E, Webb, SE, Tsai, JH, & JE. Polston. 1998. Location of geminiviruses in the whitefly Bemisia tabaci (Homoptera: Aleyrodidae). Plant Disease, Vol. 82: 1147–1151.
Sinisterra, XH., McKenzie, CL, Hunter, WB, Shatters, RG, Jr. 2005. Transcript expression of Begomovirus in the Whitefly Vector (Bemisia tabaci, Gennadius: Hemiptera: Aleyrodidae). J General Virology 86: 1525–32.
Tasnif NEWS. شناسه خبر: 492921 avalble in: http://www.tasnimnews.com/
ISNA avalable in: http://www.entekhab.ir/fa/news/230628
ادامه مطلب...